Elektiva tillstånd
Utredning och behandling av icke-akuta sjukdomar och skador i hand och underarm.
Obs! Bilderna och filmerna i utbildningen kan upplevas som obehagliga.
Primär artros (CMC 1)
Råd och färdigheter
Injektionspraktika för handåkommor
Allmänt
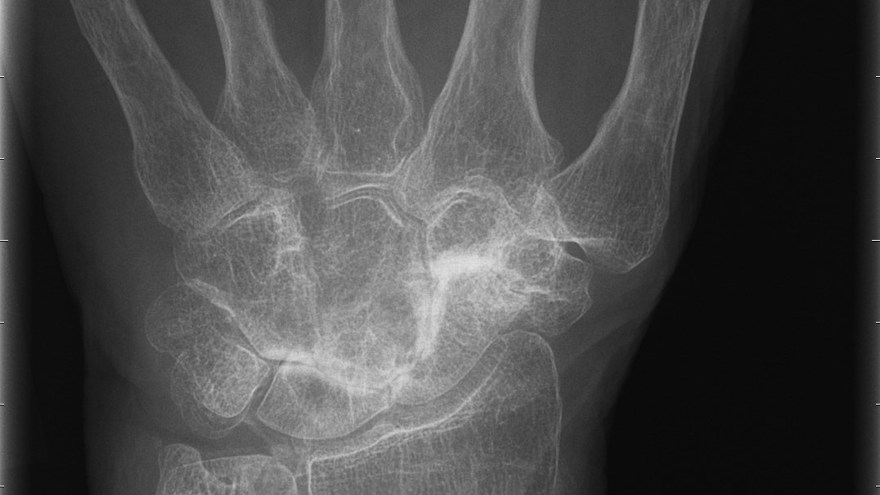
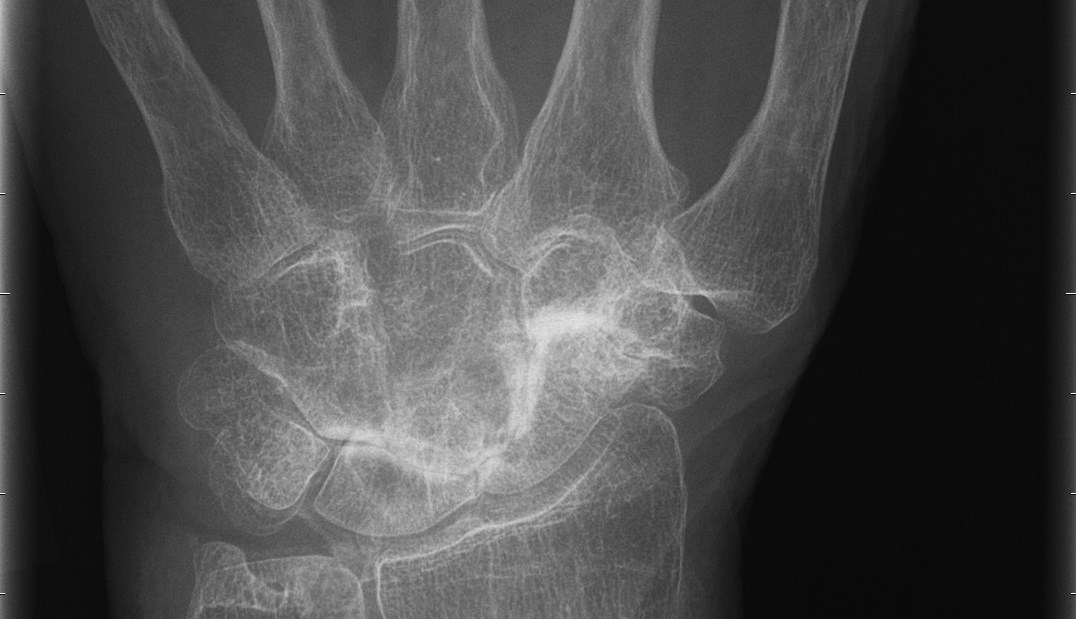
Den vanligaste lokalisationen av primär artros i handen är i tummens carpometacarpalled (CMC 1) – tumbasartros, med eller utan samtidigt engagemang av leden mellan scaphoideum och trapezium (STT-leden).
Tillståndet är 8-10 ggr vanligare hos kvinnor och debuterar vanligen mellan 45-50 år. Kliniskt finner man krepitationer i den engagerade leden samt smärta (”Grinding-test”) vid provokation i form av axial kompression och rotation av tummens bas. Vid engagemang av STT-leden har patienten smärta i handleden vid radialdeviation. Diagnosen fastställs radiologiskt.
Behandling
Behandling inleds alltid konservativt med någon form av ortos, analgetika/antiflogistika och ledinjektion med kortison. Kortisonet ger ofta god och långvarig effekt i denna led. Successivt försämras ofta patienten genom åren.
Kirurgisk behandling kommer ifråga när smärta och värk blir invalidiserande och när svaghet börjat inträda, eller innan en alltför stor adduktionskontraktur av metacarpale I samt sekundär hyperextension av MCP-leden uppkommit.
Många olika operativa alternativ finns men de tre vanligaste är:
- Seninterpositionsartroplastik: Trapezium extirperas och hålrummet fylls ut genom att man flätar in delar av en sena, vanligtvis APL, för att förhindra att benen sedan skaver mot varandra. Patienten förlorar en del i greppstyrka efter denna operation men bibehåller god rörlighet.
- Artrodes (steloperation): Patienten offrar här en del av rörligheten i tummen i utbyte mot smärtfrihet men vanligen bevaras greppstyrkan. Detta är ofta ett lämpligt alternativ hos ”yngre män” som fortfarande är yrkesverksamma, framförallt om de har manuellt arbete.
- Protes: Ger snabbt en nöjd patient men hållbarheten är begränsad och på ”yngre” patienter, eller de med tungt manuellt arbete, är implantat därför inte helt lämpligt. Tidigare modeller av implantat bestod av silikon men nu dominerar olika former av metall implantat.
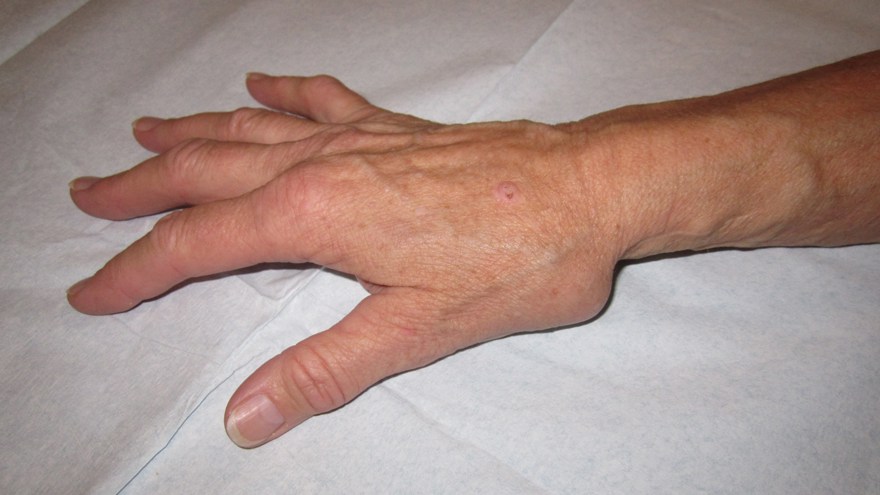
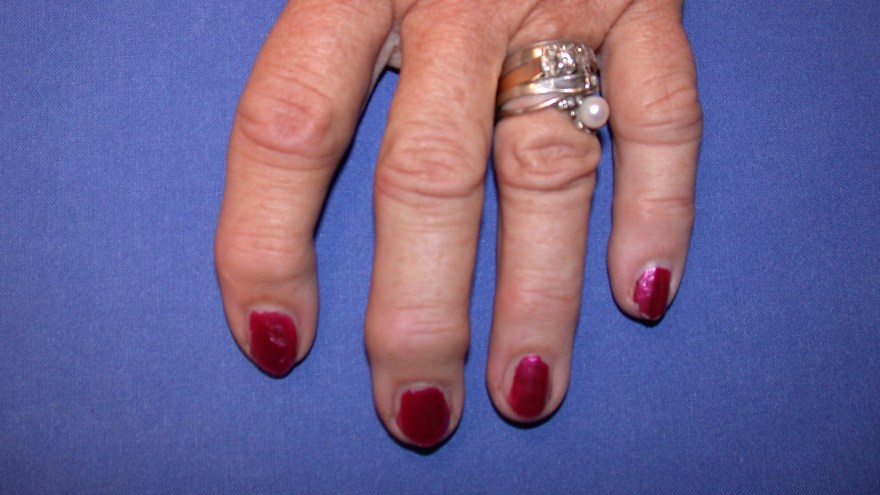
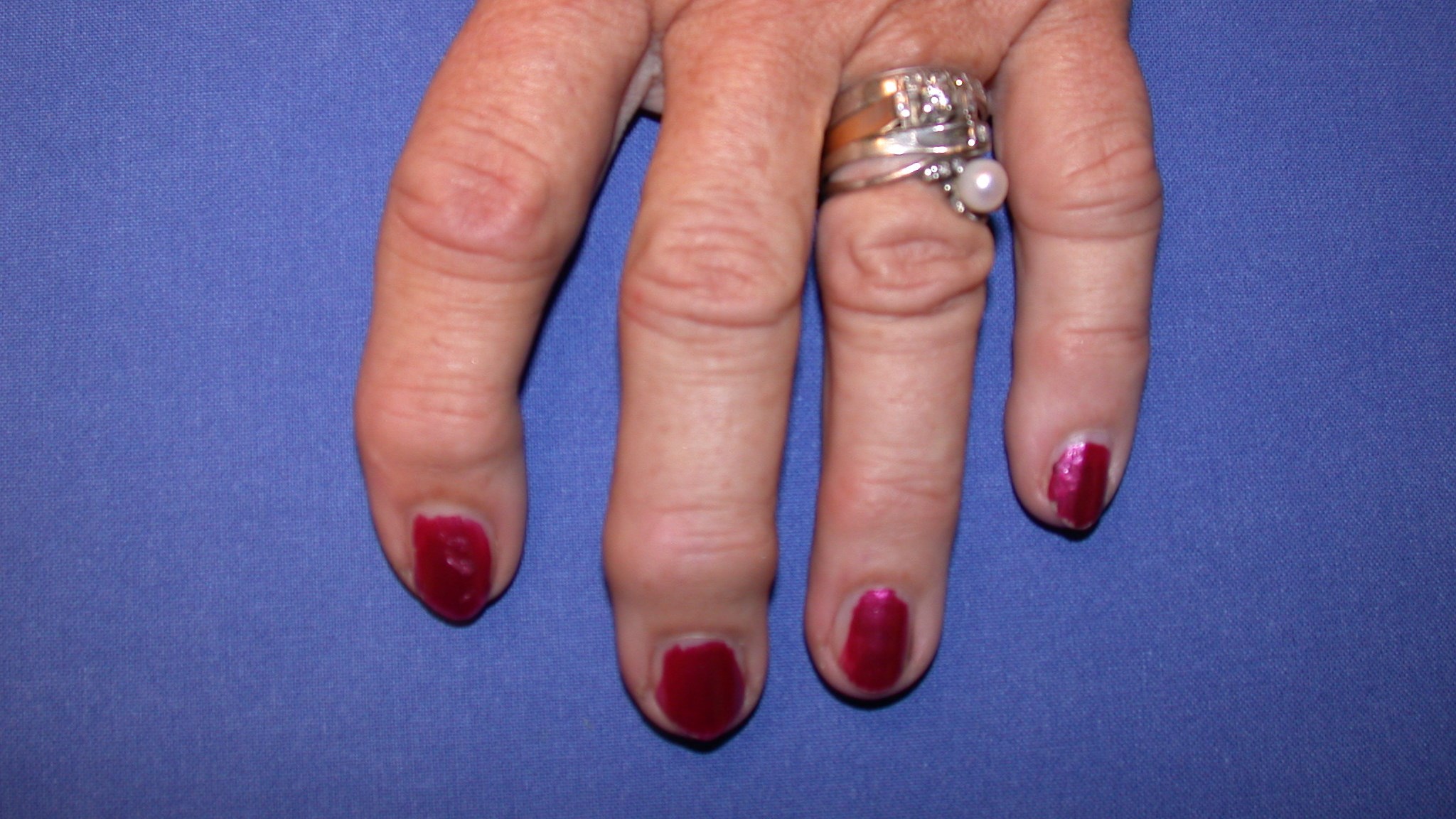
En annan vanlig lokalisation för primär artros är fingrarnas ytterleder (DIP-leder) – s.K. Heberdenartros. Det klassiska fyndet är en knuta/uppdrivning på vardera sidan av ytterleden, s.k. Heberdens knutor. Bilden domineras initialt av lokal värk och ömhet, vilket oftast minskar i intensitet efter något eller några år, i och med att leden stelnar till alltmer. Ofta ses mucoidcystor (se Tumöravsnitt längre ner på sidan) i anslutning till lokala osteofytbildningar.
Artrosförändringar kan också uppträda i de proximala interfalangeallederna (PIP-lederna), s k Bouchardartros, men det är betydligt mer ovanligt.
Båda tillstånden ses oftast hos kvinnor i åldrarna från 45 år och uppåt. Inflammatoriska labprover är alltid negativa. Symtomen utvecklas från led till led utan regelmässighet (till skillnad från RA – reumatoid artrit, som har ett symmetriskt utbredningsmönster). Diagnosen säkerställs röntgenologiskt.
Det är mycket viktigt att informera patienten om att det är en lokal ledsjukdom (ledsvikt), som inte är av generell karaktär, att det således inte är reumatoid artrit. Behandlingen skall därför präglas av ”aktiv expektans” med enbart symtomatisk terapi så länge som möjligt. Endast i fall med uttalad destruktion med instabila leder, rekommenderas kirurgisk behandling – artrodes eller artroplastik (protes).
Reumatoid artrit
Allmänt
Reumatoid artrit är en systemsjukdom som drabbar ca 1 % av befolkningen. Sjukdomen har ofta betydande konsekvenser för handens funktion. Sjukdomen drabbar i första hand den synoviala vävnaden i leder och senskidor, men engagerar också primärt eller sekundärt andra vävnader i det muskulo-skeletala systemet.
Reumatikerns handfunktion är ofta kraftigt försämrad p.g.a. värk och nedsatt greppförmåga sekundärt till artro- och tenosynoviter, ledinstabilitet och deformiteter. Funktionen kan ofta förbättras väsentligt genom handkirurgiska ingrepp med inriktning på smärtlindring, grepprekonstruktion och prevention, framför allt vad gäller hotande senrupturer.
Typiska felställningar
Den reumatiska handen kännetecknas av vissa karakteristiska felställningar.
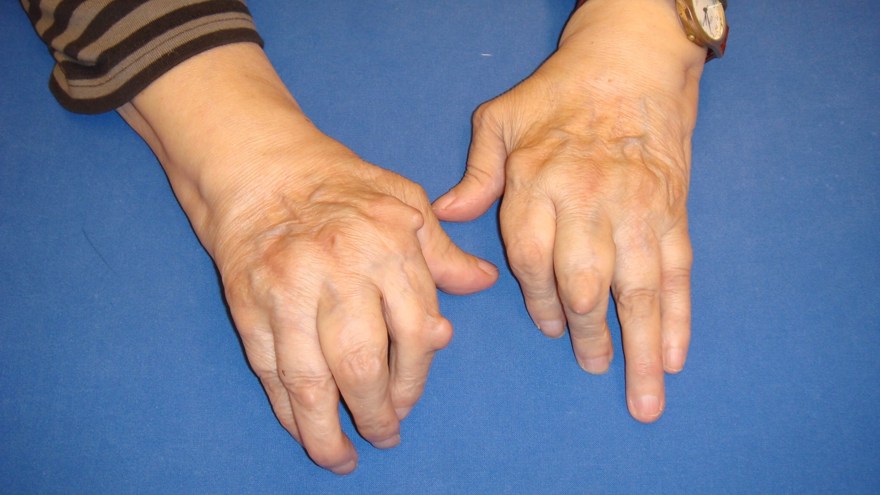
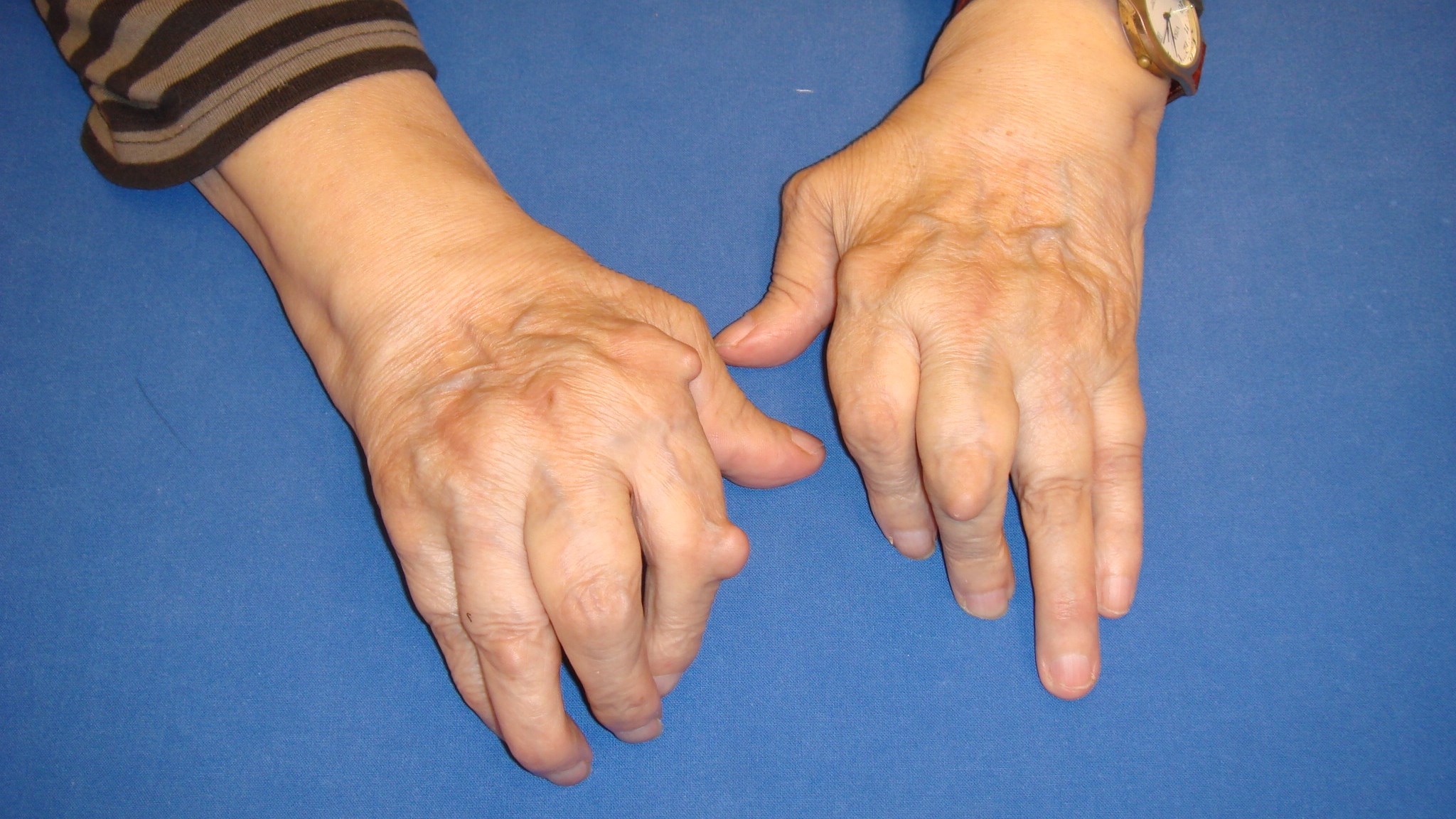
Ulnardrift
En tendens till ulnardeviation i fingrarnas MCP-leder är ofta ett tidigt symtom i den reumatiska handen. Tillståndet är sannolikt en kompensation för en radialdeviation i handleden, vilket i sin tur kan ha sin orsak i en tenosynovit i anslutning till extensor carpi ulnaris senan (ECU).
Det normala handgreppet inkluderar också en viss aktiv deviation av fingrarna i ulnar riktning, och begynnande insufficiens i stabiliserande ligamentstrukturer kan medverka till att en sådan ulnardeviation accentueras och etableras.
Ulnardriften kan indelas i tre stadier:
- Aktivt redresserbar
- Passivt redresserbar
- Icke redresserbar (subluxation av grundfalangerna)
Behandling
Stadium 1 kan utvecklingen sannolikt fördröjas genom användande av skena (ortos), att användas åtminstone nattetid.
Stadium 2 och 3 kräver olika typer av kirurgiska åtgärder som syftar till att återställa korrekt riktning i benen alternativt åtgärda olika typer av obalans i senornas spänning.
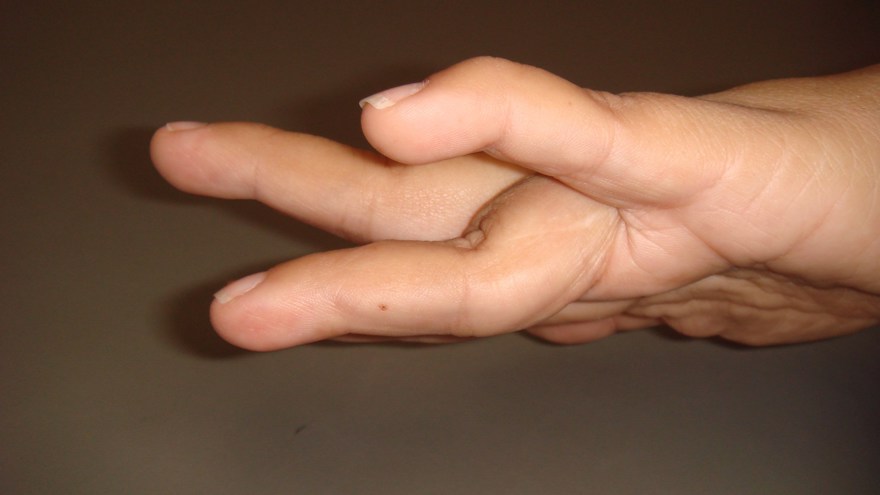
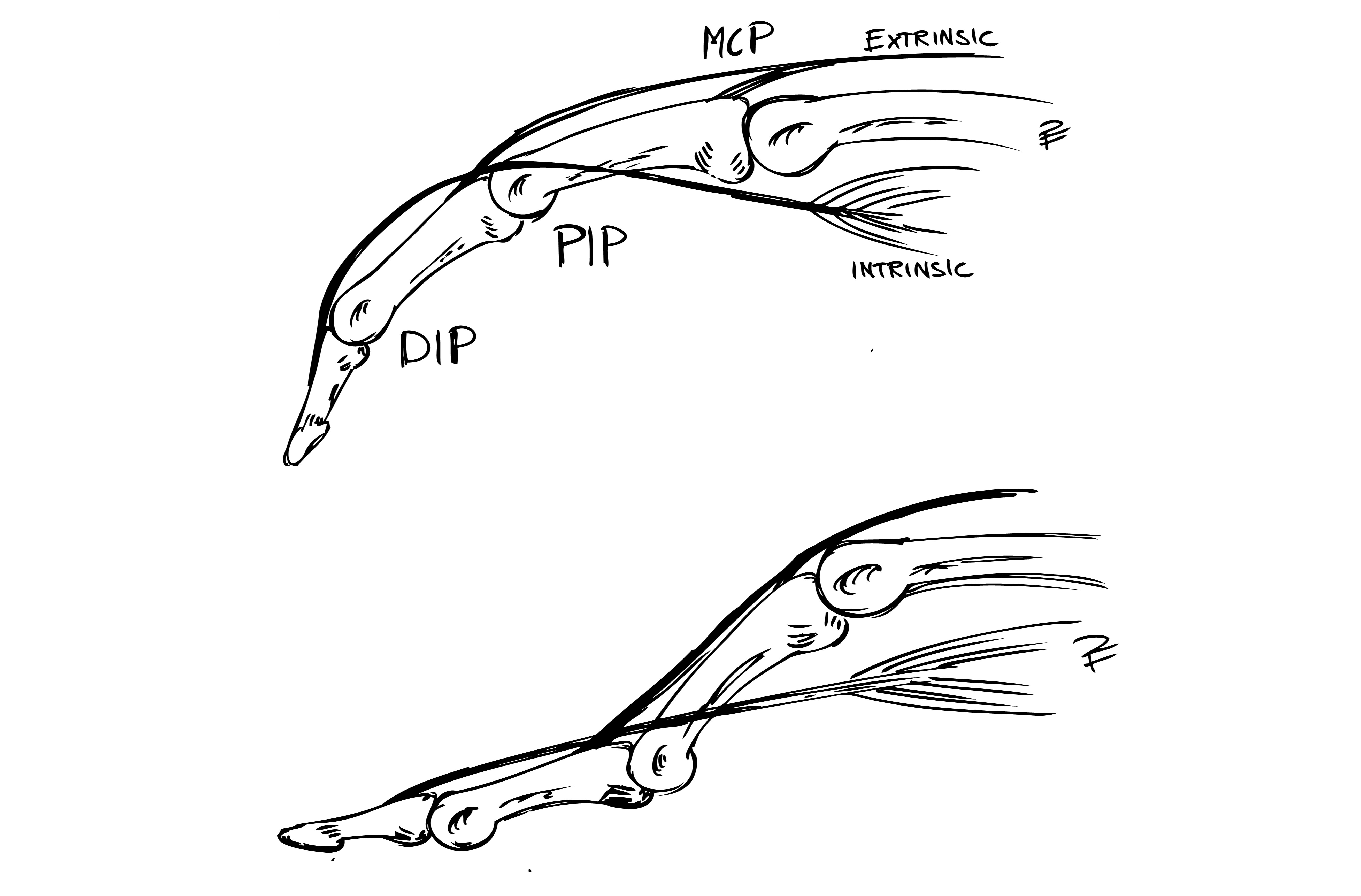
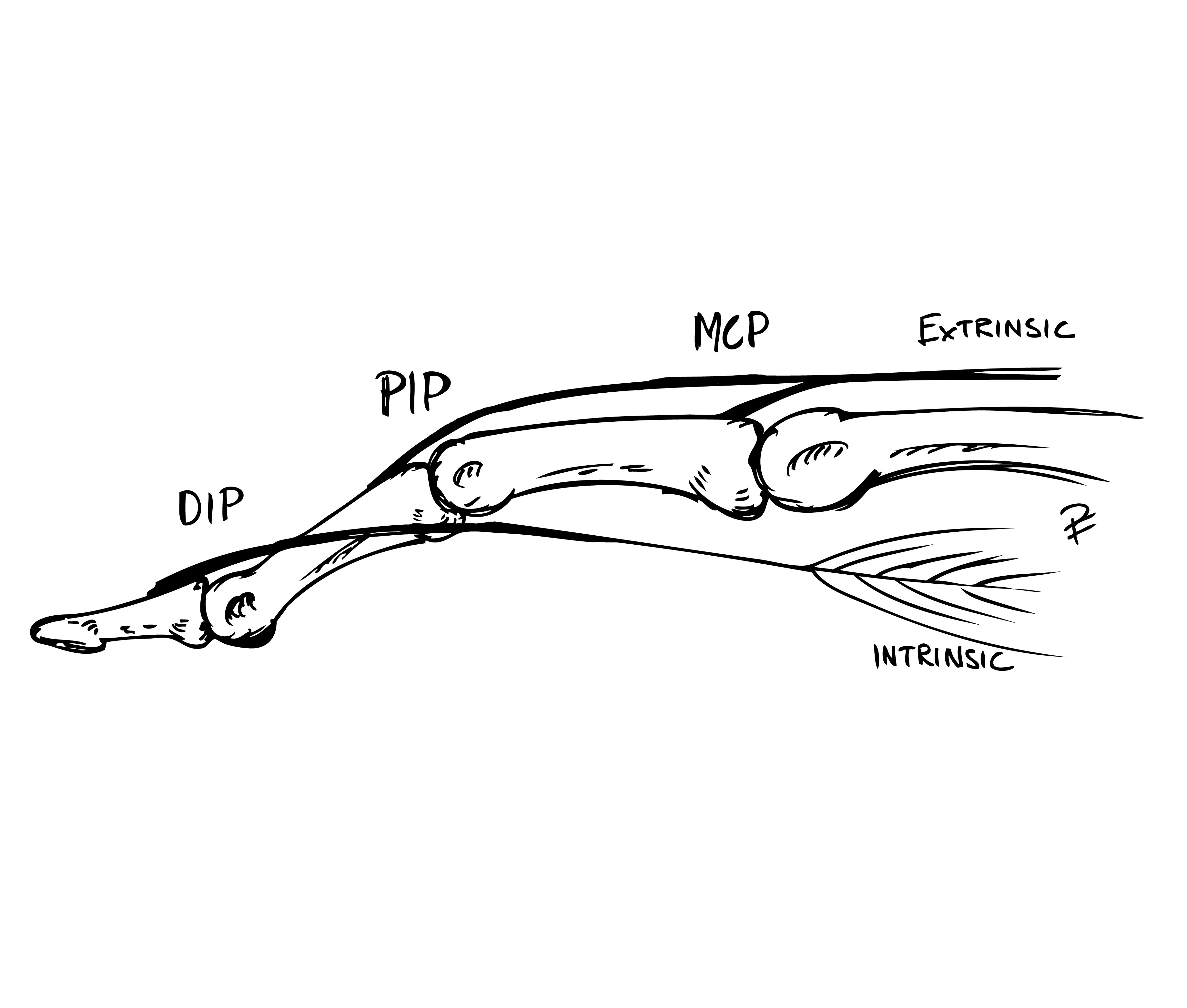
Svanhalsdeformitet
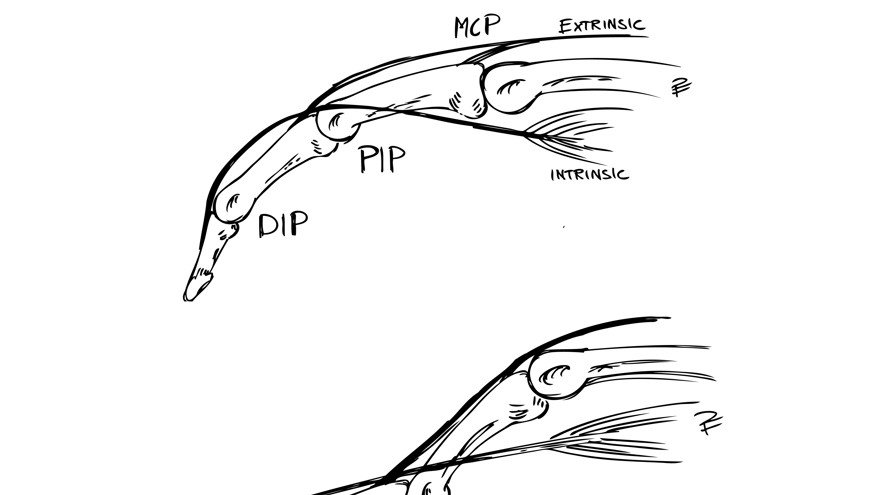
Deformiteten kan ha flera olika orsaker exempelvis på grund av tilltagande kontraktur inom interosseusmuskulaturen (”intrinsic-kontraktur”), men hyperextensionstendensen i PIP-leden kan också vara en följd av insufficiens i flexor digitorium superficialis senan (FDS) p.g.a. tenosynovitförändringar.
Tendens till intrinsickontraktur kan upptäckas vid klinisk undersökning om grundfalangen passivt extenderas i MCP-leden: p.g.a. stramheten i intrinsicsystemet minskar då förmågan till samtidig passiv flexion i PIP-leden.
Behandling
Kirurgi. Vid milda besvär kan olika former av senplastik övervägas. Vid grava former ger en steloperation i lämplig ställning oftast det bästa resultatet.
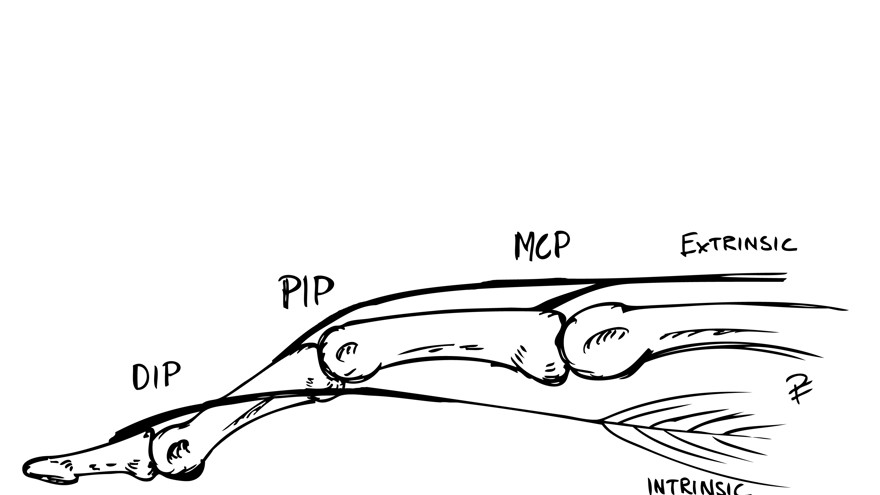
Knapphålsdeformitet
Kännetecknas av flekterad PIP-led och hyperextenderad DIP-led. Kan ses som resultatet av en tilltagande försvagning vid sträcksenans infästning vid mellanfalangens bas, t.ex. på grund av en kronisk synovit. Detta gör i att senan faller ned lateralt - volart om PIP-ledens rotationscentrum vilket resulterar i att man får en flexion i PIP-leden.
Ordet knapphålsdeformitet kommer av att om man (på operation) ser PIP-leden ovanifrån så ligger båda laterala banden från intrinsic senan slitsad över PIP-leden. Leden tittar på så vis fram mellan senorna – som knappen i ett knapphål.
Mekanism bakom knapphålsdeformitet
Intrinsicsenans ”fäste” har lossnat från PIP-leden och luxerat volart. Detta resulterar i att istället verkar som en flexor i PIP-leden. Ökad tension i senan leder till hyperextension i DIP-led.
Behandling
Detta tillstånd är svårbehandlat, tidigt kan ortoser och senplastik eller tenotomi ha viss effekt men vid etablerad felställning kan PIP-ledsartodes vara det bästa behandlingsalternativet.
Skomakartumme
Felställningen kan egentligen ses som en knappnålsdeformitet, där MCP-leden motsvarar fingrarnas PIP-led. Den normala extensorn i tummens MCP-led extensor pollicis brevis (EPB) är försvagad, ofta som följd av en långvarig synovit . Extensor pollicis longussenan har luxerat volart-ulnart och fungerar då istället som flexor i MCP-leden.
Behandling
Olika former av senplastik kan vara aktuellt i lindriga fall. Annars är artrodes här ett tacksamt ingrepp där patienten återfår stabilitet och samtidigt blir smärtfri.
Reumatiska noduli
Den vanligaste extraartikulära manifestationen av RA. De bildas på ställen där huden utsätts för tryck. Vanliga lokaler är armbågar, underarmar, fingrar men även nacke och sakrum.
Reumatiska noduli utgör i sig ingen indikation för operation men en del noduli kan genom sin lokalisation, storlek eller antal ge besvär och de kan också vara kosmetiskt mycket störande vilket sammantaget kan motivera extirpation.
Triggerfinger
Råd och färdigheter
Punktion/injektionsteknik - Praktiska råd och färdigheter
Injektionspraktika för handåkommor
Allmänt
Förekommer i högre frekvens hos diabetiker och då ganska ofta i flera fingrar samtidigt. Hos reumatiker ses fenomenet ”triggerfinger” också mycket ofta, men här är det inte fråga om en spolformad förtjockning av senan som hos icke-reumatikern, utan här rör det sig om intratendinösa reumatiska noduli.
Mekanism bakom triggerfinger
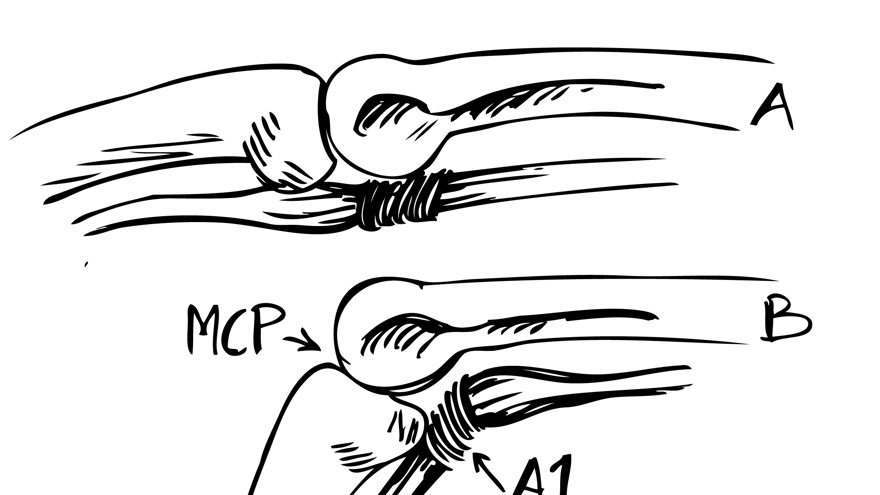
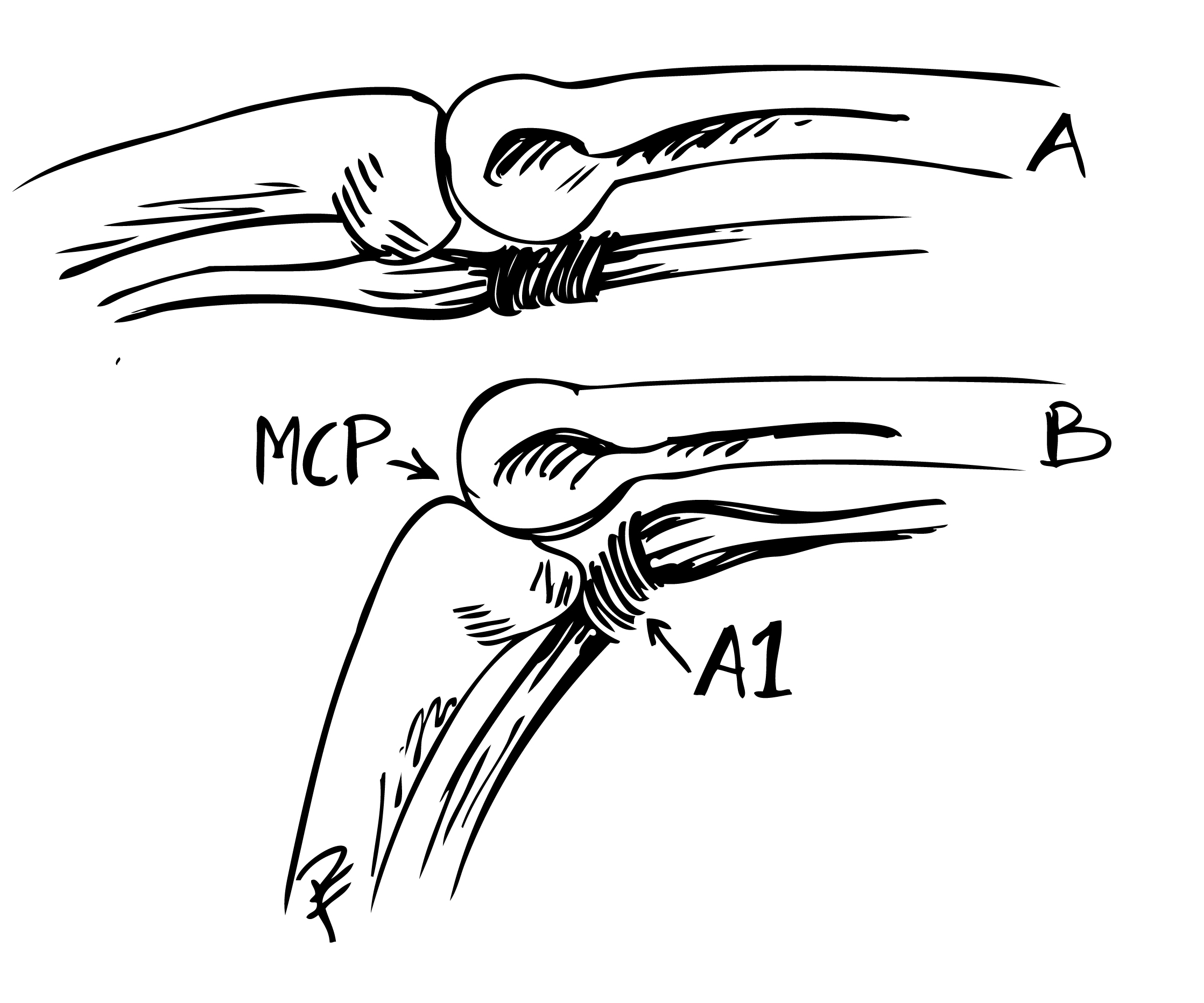
Flexorsenan är förtjockad och uppdrivningen ligger distalt om A1 ligamentet vid extenderat läge. Vid flexion drivs förtjockningen genom A1 ligamentet ”där den sedan hakar upp sig”, patienten upplever sedan ett tydligt ”släpp” då fingret åter rätas ut.
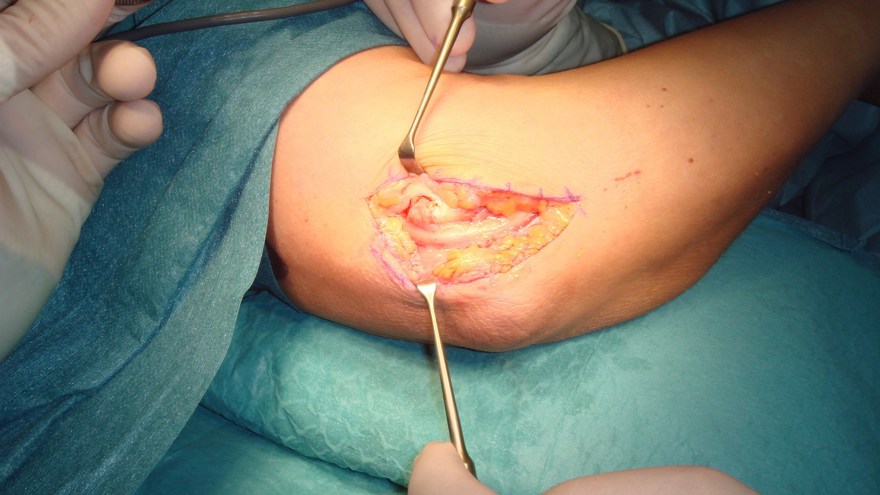
Triggerfinger operation
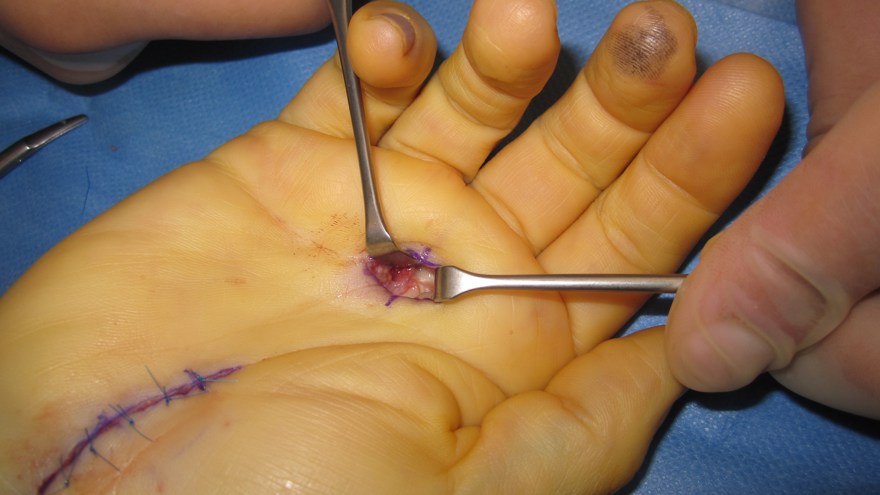
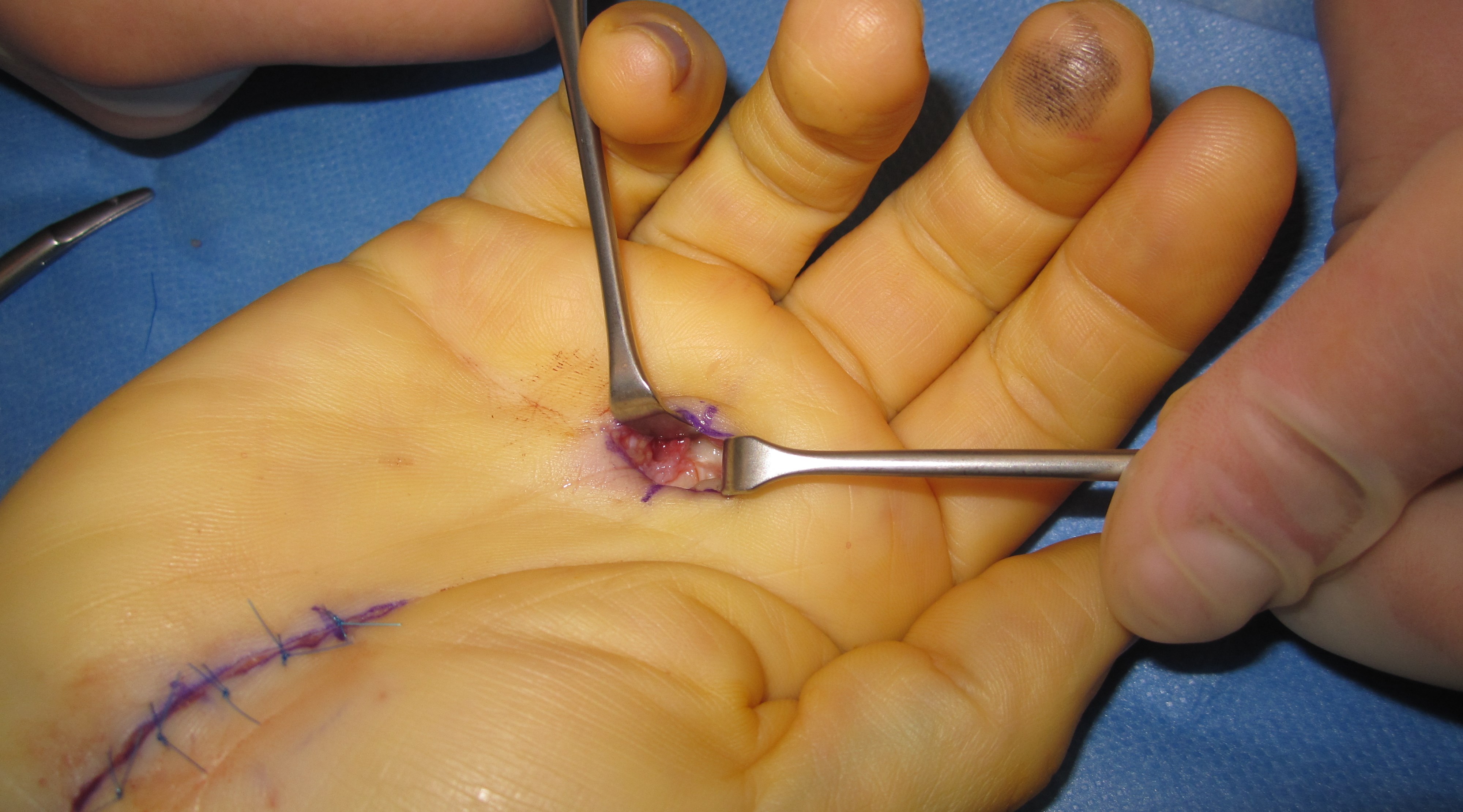
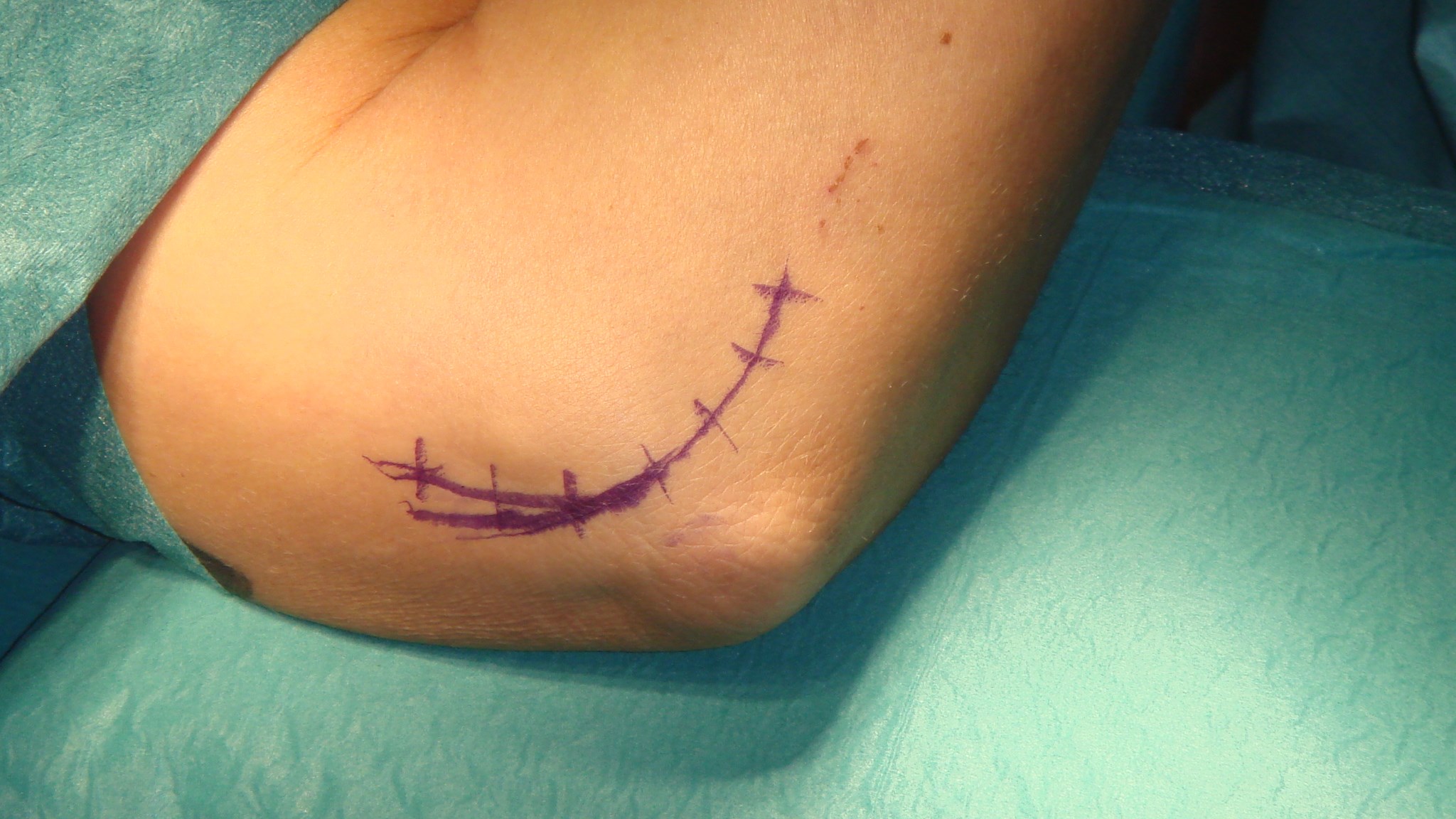
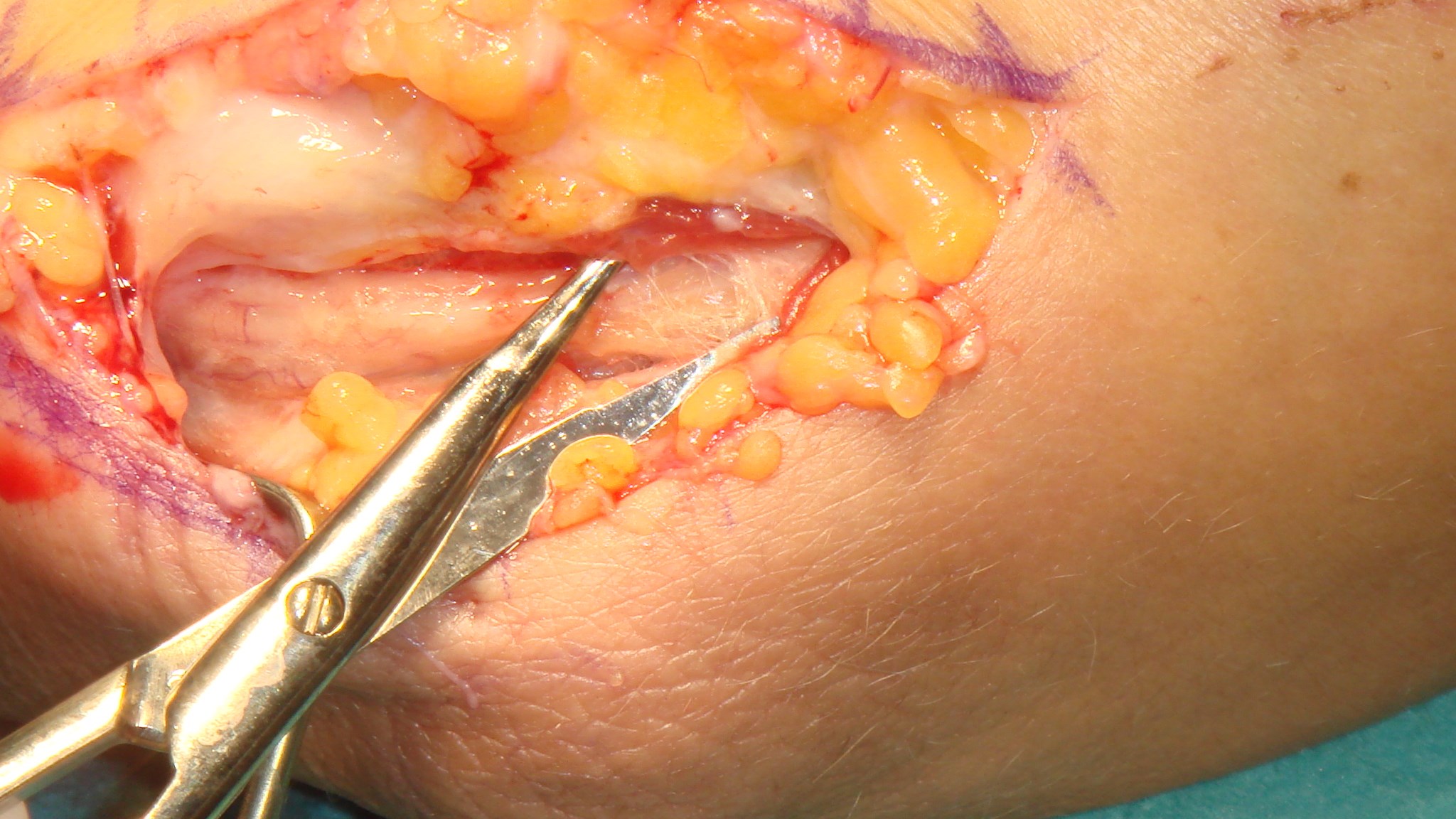
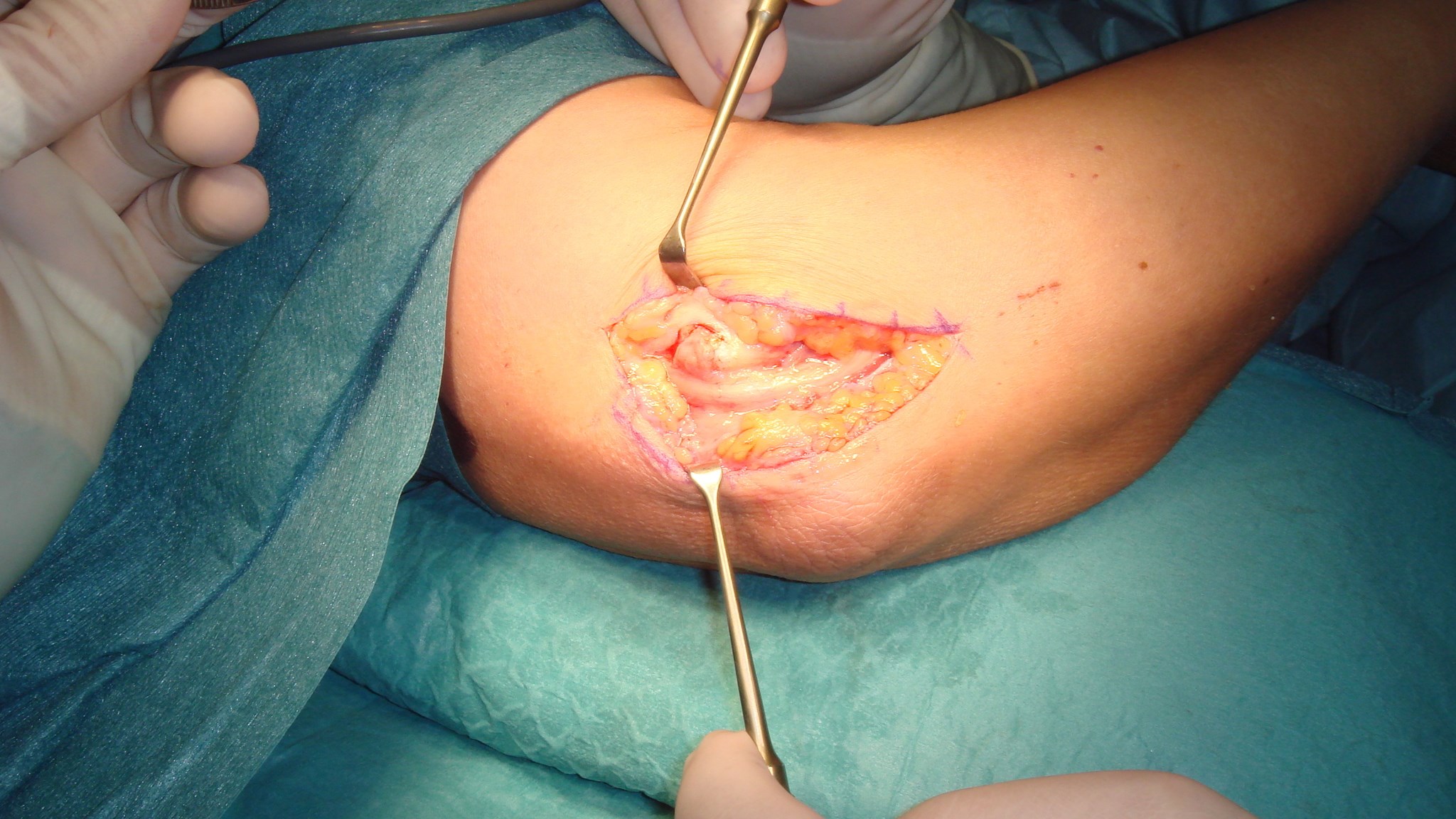
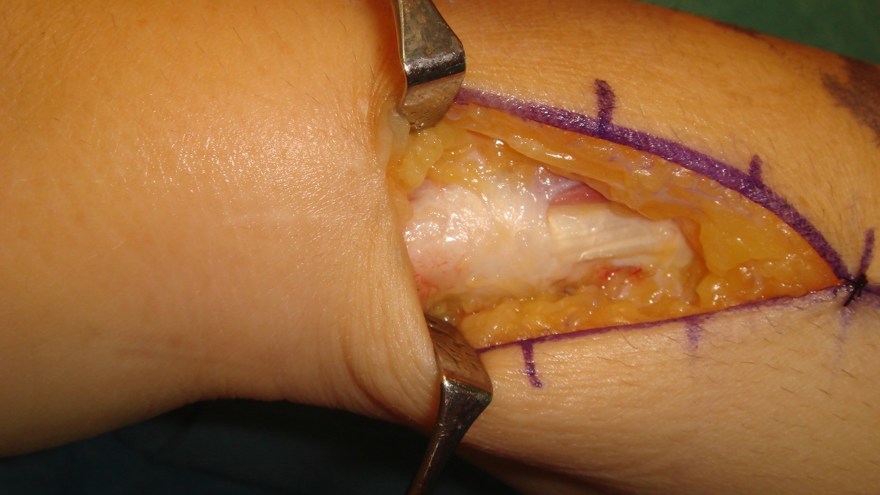
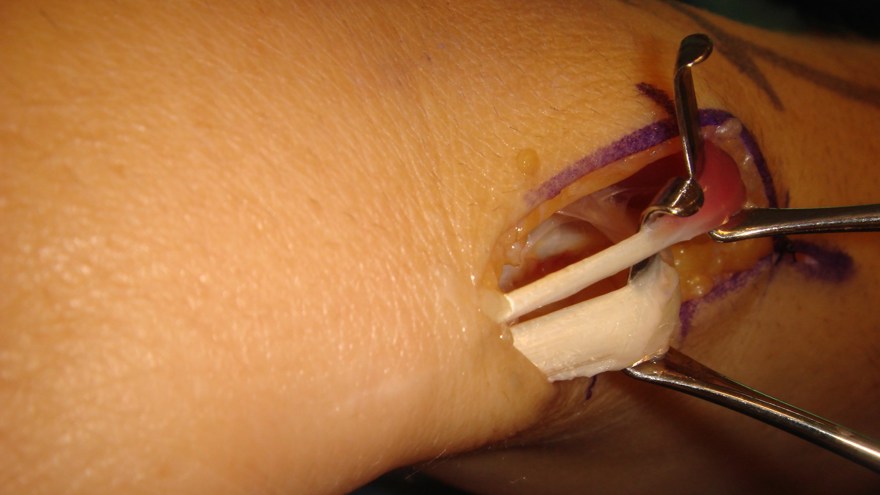
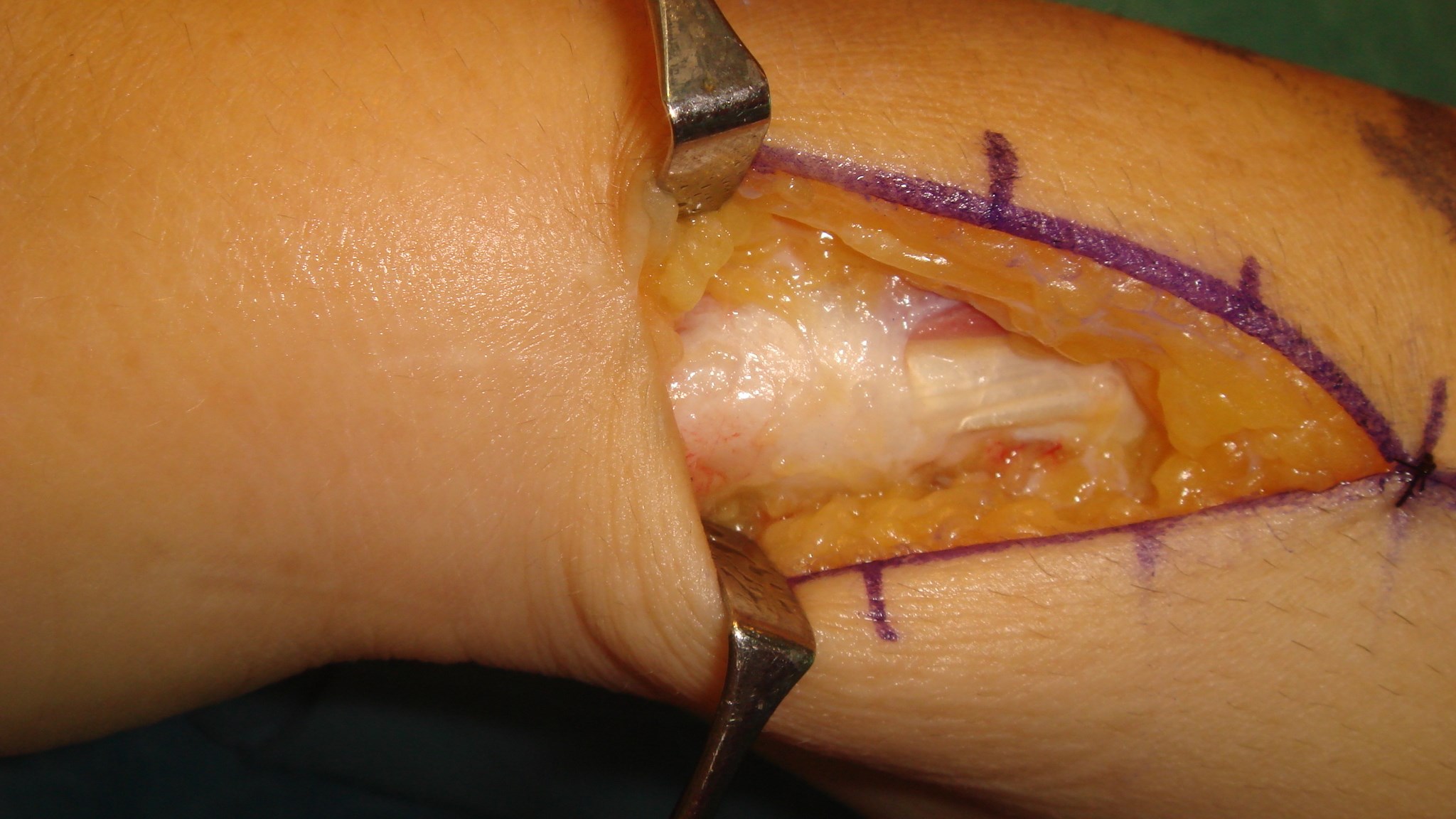
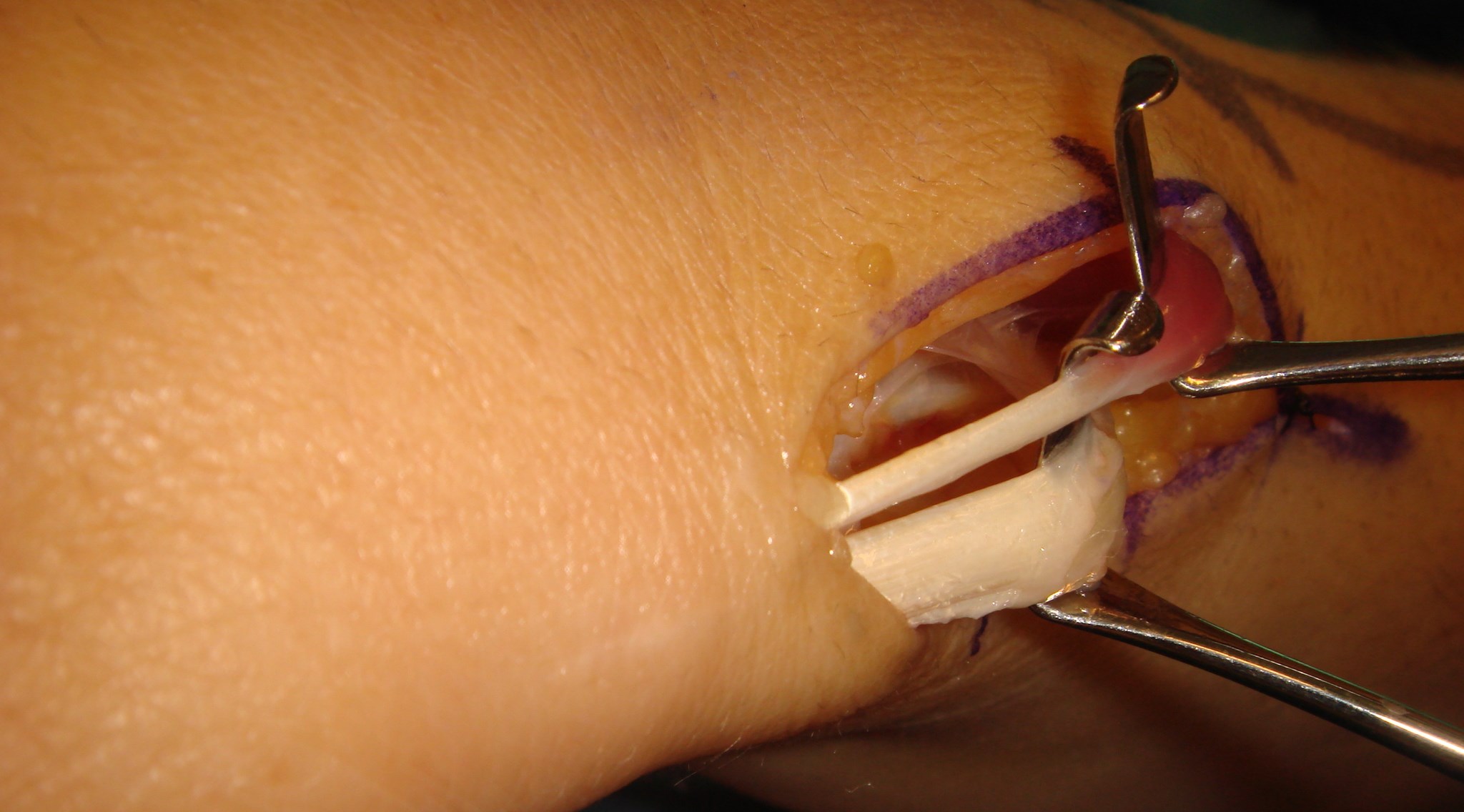
A1 ligamentet nås genom ett litet snitt i vola, därefter klyvs det med skalpell eller sax. Ligamentet ses längst distalt i såret med ljusreflex.
Undvik att klyva längre distalt om A1 för att förhindra bågsträngsfenomen! (Patienten blev även opererad för karpaltunnelsyndrom, därav snittet i handloven).
Symtom och status
Kännetecknas av att ett finger vid flexion hakar sig eller låser sig i böjt läge, för att sedan rätas ut med en knäppning. Det hela beror på en inflammatorisk spolformad svullnad i böjsenan och peritendinös vävnad, som gör att senan fastnar i ingången till senskidan (A1-ligamentnivå). Typiska kliniska fynd är låsningsfenomen och lokal smärta i nivå med handflatans distala böjveck eller tummens grundled. Tummen är ofta engagerad, och här kan knäppningen ibland t o m ge en illusion av att tummens ytterled luxerar. ”Triggertumme” kan också uppträda som en kongenital åkomma men ger då oftast en extensionsdefekt i IP-leden och inte knäppningar.
Behandling
Lokal kortisoninjektion (i senskidan, ej senan!) vid A1-ligamentet, eller på grundfalangnivå bör alltid testas först! Om recidiv eller dålig effekt är behandlingen kirurgisk, med delning av A1-ligamentet (hos reumatiker ev med tillägg av synovectomi eller avlägsnande av reumatiska förändringar i senan).
Mer information
Nervkompressioner
Tabell - Mall för diagnostisering av nervkompressioner
Utarbetad av Peter Axelsson & Per Fredrikson. Skapad av Clancy Karlsson.
PDF-version, Mall för diagnostisering av nervkompressioner, Axelsson, P., & Fredrikson, P.
Textversion, Mall för diagnostisering av nervkompressioner, Axelsson, P., & Fredrikson, P.
Karpaltunnelsyndrom (CTS)
Allmänt
Den vanligaste och mest kända av armens perifera nervkompressioner är kompression av nervus medianus i handlovsnivå, allmänt kallat karpaltunnelsyndrom.
Klassisk anamnes är nattlig domning i dig I-III och radiella omfånget av dig IV, vilket väcker patienten, som då får ”skaka liv” i handen för att kunna somna om.
Orsakerna är många. Tillståndet är överrepresenterat hos reumatiker och diabetiker, ses ganska ofta i slutskedet av graviditet samt som resttillstånd (eller ibland akut) efter distal radiusfraktur eller annat hand/handledstrauma. CTS kan också ses i samband med vissa hormonella rubbningar, t ex hypothyreos. En stor grupp får dock betecknas som ”idiopatiska”, och drabbar då oftast kvinnor i 40-60 års åldern.
Symtom och status
Kliniskt finner man i tidiga fall retningssymtom som parestesier (stickningar) som kan framkallas genom perkussion över karpaltunneln (Tinels tecken) och/eller genom volarflexion av handleden (Phalens test).
I mera avancerade fall ser man bortfallssymtom som domningar / känselnedsättning eller en lätt till måttlig thenaratrofi/hypotrofi (m abd poll brevis). Anamnestiskt är det av vikt att fråga om intensiteten i symtomen (fria intervall) och om det finns någon dygnsvariation. Neurofysiologisk undersökning (neurografi) är egentligen bara diagnostiskt indicerat i tveksamma fall.
Klinisk undersökning skall framförallt fokuseras till:
- Thenarförsvagning – undersökt genom att man känner med vilken styrka patienten kan hålla tummen abducerad rakt upp från handflateplanet och jämför hö/vä (m abd poll brevis).
- Test av sensibiliteten, 2 PD (2-punkts-diskriminationsförmåga), som normalt är 5 mm.
- Framprovokation av domningar i dig I-III och radiella omfånget av dig IV, genom att hålla handleden maximalt flekterad i 30-60 sek. Uppträder då domningar, stickningar eller pirrningar inom 60 sekunder – oftast först i långfingret – har man ett positivt Phalens test.
Behandling
- I tidiga, lätta fall prövas en volar nattskena i ca 6-8 veckor. Denna förhindrar att patienten flekterar handleden under sömn vilket ger ökat tryck och försämrade förhållanden för nerven
- Vid mer sömnstörande besvär och om skena ej hjälper, förordas operation, som innebär klyvning av karpalligamentet.
- Vid konstanta symtom, dygnet runt och/eller påverkan av 2PD (> 5 mm) bör operation ske subakut inom ca 4 veckor.
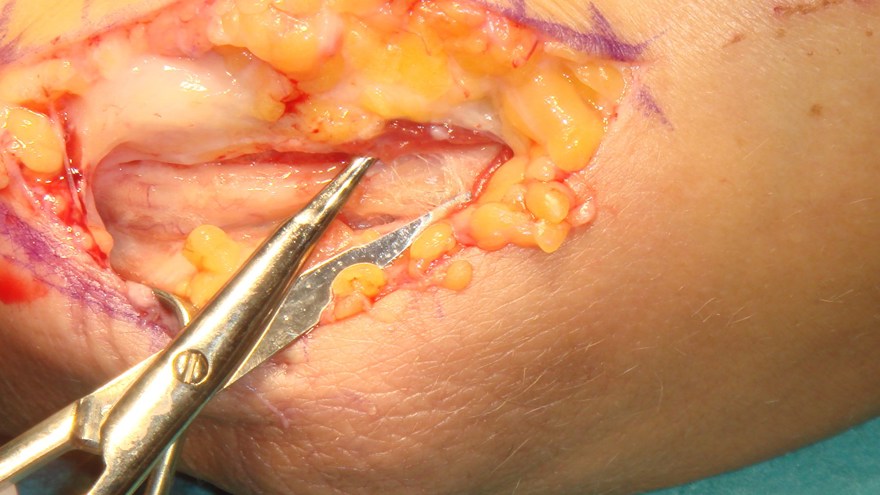
Entrapment av nervus ulnaris (Ulnarisentrapment)
Allmänt
Kompression av nervus ulnaris vid armbågen (hög ulnariskompression) är ett relativt vanligt förekommande tillstånd. Patienten anger då en mycket distinkt, välangränsad domning i lillfingret och ulnara omfånget av ringfingret, både volart och dorsalt.
Mekanismen är oftast trånga förhållanden vid nervens inträde i underarmsmuskulaturen men orsaken till detta är vanligen okänd.
Ibland har man i anamnesen en tidigare skada i armbågsnivå och ibland ses det efter ett kroniskt yttre tryck. Exempelvis som en komplikation till narkos, där armen vilat i olämplig ställning på ett operationsbord.
Diagnostik
Hög ulnariskompression
Hög ulnariskompression kan ibland kliniskt likna en cervikal rizopathi på nivå C8-Th1. Testa alltid nacken (gäller egentligen vid alla nervkompressioner)! Vid nackvärk, utstrålande smärta i armen (rizopathi) vid rotation av huvudet åt motsatt håll eller positivt foramen kompressionstest, skall cervikalryggen alltid utredas närmare (Rtg, MR).
Kliniskt finner man typiskt en ömhet över n ulnaris vid armbågen i sulcus ulnaris och något mer distalt vid ingången till flexor carpi ulnaris (FCU) - muskulaturen, där lätt perkussion utlöser parestesier i lillfingret (Tinels tecken). FDP dig V kan dessutom vara försvagad.
- Domningar kan också framprovoceras genom att man en stund håller armbågen maximalt flekterad, gärna under samtidig supination.
- Parestesierna och domningskänslan skall som sagt föreligga volart inom lillfingret och ringfingrets ulnara omfång samt dorsalt över samma fingrar och dorso-ulnart över handryggen (handryggens ulnara delar innerveras av en dorsal hudgren från n ulnaris, som avgår på underarmsnivå).
Se även: Handstatus mall, Dr. Jonny Andersson; Sahlgrenska Universitetssjukhuset; 2010
Låg ulnariskompression
Vid låg ulnariskompression (handledsnivå, Guyons kanal) upplever patienten känselpåverkan bara volart över lillfingret och ringfingrets ulnara del, medan det föreligger normal sensibilitet dorso-ulnart över handryggen till skillnad från en hög ulnariskomplikation.
Man kan här notera ett svagt handgrepp och selektiv svaghet vid abduktion av pekfingret, medan kraften i FDP dig V är normal. Positiv Tinel över n ulnaris vid Guyons kanal föreligger. Detta tillstånd är betydligt mer ovanligt, men kan ses t ex vid arbete som medför lokalt tryck inom hypotenar-regionen och hos cyklister.
- Vid uttalade fall ses en försvagning av handens interosseusmuskulatur, med hypotrofi.
Neurografi är en bra metod att påvisa och lokalisera n.Ulnarisentrapment. Vi rekommenderar därför att man är frikostig med remiss för undersökning om de kliniska fynden är svaga eller om det exempelvis samtidigt finns en nackprolematik.
Behandling
- I lättare fall - initial nattskena, som håller armbågen i semiflekterat läge (ca 20 gr flexion) i ca 6-8 veckor.
- Om konservativ behandling inte har någon effekt kan operation vara indicerad, då nerven friläggs och dekomprimeras (neurolys).
Film - Undersökning av nervus Ulnaris
Notera att 2-PD inte testas här men bör utföras för ett komplett status.
Undersökning av nervus Ulnaris
Ulnarisnerven har två områden i armen där den kan bli komprimerad, dels i handleden men vanligast vid armbågen.
Ulnarisnerven ger sensorisk innervation till lillfingret, ulnara halvan av ringfingret och handryggen längs med metacarpale 2 och ulnart ner till handleden. All muskulatur i handen förutom APB och FBP är ulnarisinnerverad.
Detta testas enklast genom fingerspretning. Undersökningen kan med fördel kompletteras med 2-PD undersökning för en mer objektiv bedömning av eventuell känselnedsättning.
Lateral epikondylit/epikondylalgi (tennisarmbåge)
Allmänt
Lateral epikondylit, även kallad tennisarmbåge i folkmun, är ett vanligt smärttillstånd på utsidan av armbågen.
Drabbar oftast dominant sida. Uppkommer vid tunga repetitiva rörelser (sträck och vrid) i handleden, vilket ger upphov till överbelastning och degeneration av extensor carpi radialis brevis (ECRB). Förekommer hos ca 1-2 % av den arbetsföra befolkningen och upp till 50 % hos aktiva tennisspelare.
Symtom och status
Palpationsömhet över extensorursprunget (laterala epikondylen). Smärta vid extension av handleden mot motstånd + pronation mot motstånd. Passiv uttänjning av extensormuskulaturen utlöser smärta.
Klinisk undersökning ger diagnosen. Injektion av lokalbedövning i laterala epikondylen ger omedelbar lindring av smärtan. Differential diagnos är n. radialis entrapment.
Behandling 90 % självläker inom ett år. NSAID lokalt eller systemiskt kan ordineras i akutskedet. Epikondylitbandage kan prövas i avlastande syfte. Vid svåra akuta fall kan lokal steroidinjektion prövas. 0,5 ml trimcolon alt metylprednisolon injeseras djupt i extensorursprunget. Kan upprepas 1-2 ggr.
Excentrisk muskelträning och stretching via sjukgymnast i tre månader skall alltid prövas innan operation övervägs. I terapiresistenta fall kan operation bli nödvändig där man går in och extirperar degenerativ vävnad eller förlänger ERCB.
Morbus de Quervain
Råd och färdigheter
Injektionspraktika för handåkommor
Allmänt
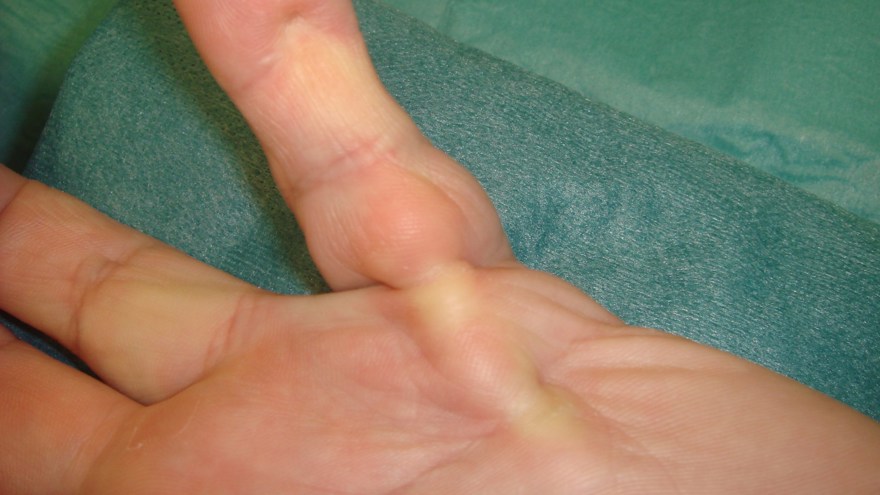
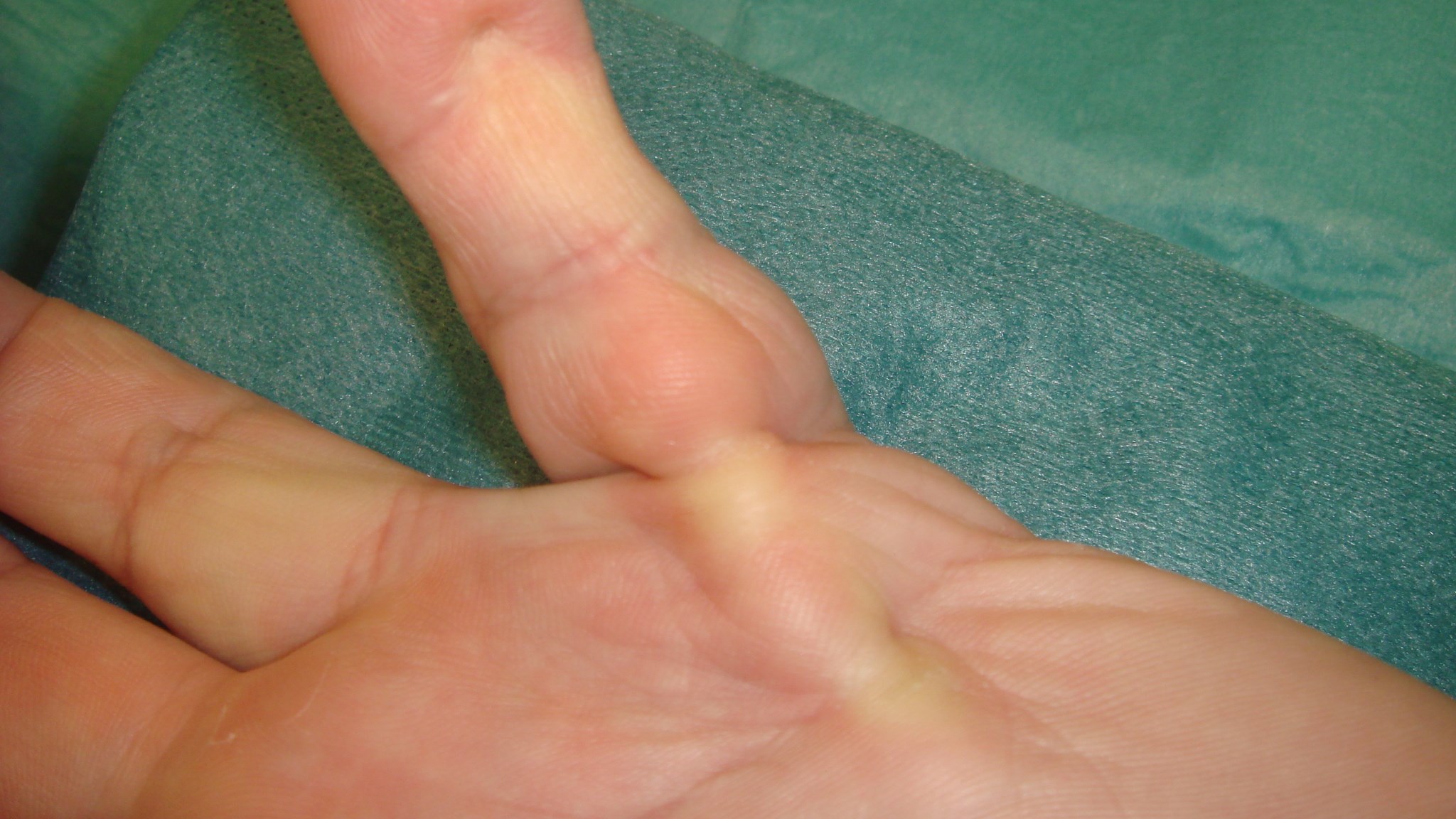
Inflammatorisk tendovaginit, tenosynovit i 1:a dorsala senfacket (där APL-abduktor pollicis longus och EPB-extensor pollicis brevis-senorna passerar). Den typiska patienten är en relativt nyförlöst kvinna, som klagar över intensiv värk radiellt i handleden.
Symtom och status
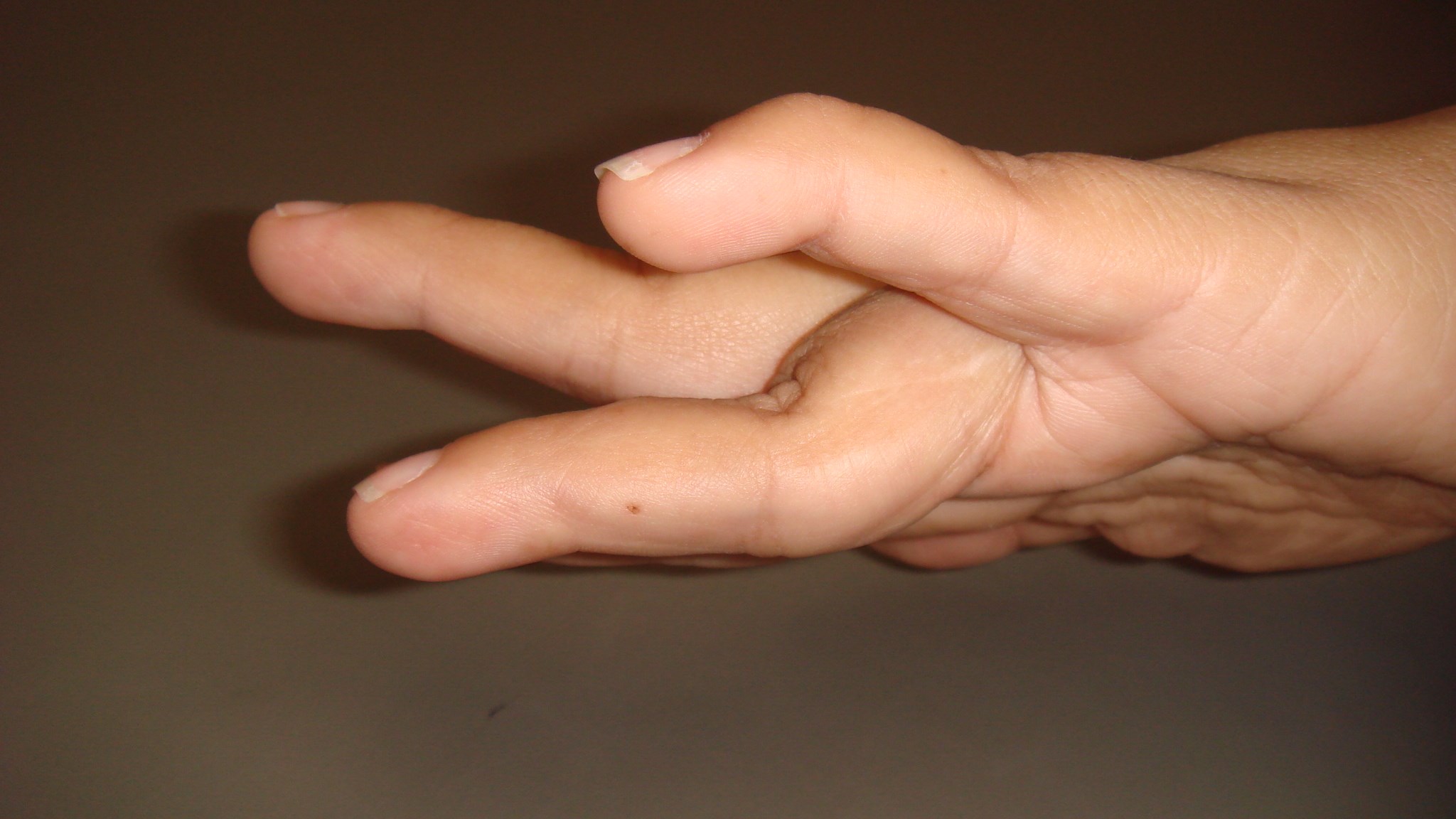
Kliniskt finner man en distinkt ömhet över processus styloideus radii. Patognomont är att man utlöser distinkt och markant smärta vid passiv ulnardeviation av handleden, när tummen hålls med i rörelsen (knuten hand över tummen, som hålls in i handflatan) – s.k. positivt Finkelsteins test, medan man ej får fram smärtan om man ulnardevierar handleden men låter tummen ligga fri, utan att vara med i rörelsen.
Finkelsteins test - ulnardeviation av handleden med tummen invikt i handen.
Behandling
Ett första behandlingsalternativ är ortos och steroidinjektion på djupet i 1:a dorsala senfacket. Får man ingen effekt av detta, så blir behandlingen kirurgisk. Man klyver då 1:a dorsala senskidefacket över APL-senan och även det ofta separat belägna senfacket på djupet som innesluter EPB. Ingreppet kan oftast utföras i lokalanestesi. Eventuellt kan handleden därefter imobilseras två veckor postoperativt.
Dupuytrens kontraktur
Allmänt
Ett av de vanligaste sjukdomstillstånden i handen. Karaktäriseras av att ett eller flera fingrar successivt kroknar. Oftast bilaterala besvär, tidigast engagerande dig 4-5.
Orsaken är ej helt känd men det finns kopplingar till leversjuka och hög alkoholkonsumption. Hereditära faktorer spelar roll och tillståndet är betydligt vanligare hos män än hos kvinnor.
Själva processen (låggradig inflammation) engagerar palmaraponeurosen (ej flexorsenorna!) i handflatan och ses ibland samtidigt med plantar fibromatos i fotsulan. I sällsynta fall kan debuten vara redan i 20-årsåldern, men det vanliga är att det börjar utvecklas i 50-årsåldern och uppåt.
Oftast kommer kontrakturen i MCP-leden först och utvecklar sig då i regel relativt långsamt, men när PIP-leden engageras, utvecklar den sig i regel snabbare och dessa fall skall därför prioriteras.
Symtom och status
Volart i handflatan ser man tidigt nodulusbildningar (små förhårdnader), följt av riktiga strängar och ibland hudproblem med kryptabildningar (håligheter).
En speciell form av Dupuytrens kontraktur, dorsal fibromatos, kan man ibland finna på dorsalsidan av PIP-lederna i form av knutor, tumor-bildningar, benämnt ”knuckle pads”, som inte ger några större funktionella störningar i fingrarnas rörlighet.
Strängarna formas efter att det bildats en noduli oftast i den ulnara delen av handen volart. Strängarna är inte smärtsamma och har ingen innervation men noduli kan vara smärtsamma när de uppkommer, tyvärr finns ingen behandling mot detta förutom smärtstillande.
Behandling
Några skenor eller dylikt hjälper inte, utan behandlingen är operativ. Beroende på kontrakturens och patienten finns olika alternativ.
Nålfasciotomi
Patienter som kommer med tydliga strängar som engagerar framförallt MCP lederna lämpar sig väl för nålfasciotomi. I regel är dessa patienter som inte haft tidigare ingrepp gjorda men i vissa fall är recidiv Dupuytrens kontraktur lämplig för nålfasciotomi.
Nålfasciotomin innebär att man använder en fin nål för att picka hål på strängen, gärna en kort orange på en spruta fylld med kortison och lokalbedövning tex carbocain 1% blandad 1:1.
Man lägger en mindre kvadd blandning subcutant ovanför strängen för att bedöva huden och sedan används ett ingångshål för att sticka nålen i en solfjäderform genom strängen. Viktigt är att digitalnerverna inte är bedövade då patienten måste känna om man gått för djupt.
För att kunna använda denna teknik krävs det att strängen går att spänna upp annars kommer man inte kunna få den att spricka. För detta krävs i regel runt 20 graders extensionsdefekt. När strängen är spänd känns en tydlig skillnad i mostånd för nålen och man kan känna när man gått utanför strängen. Unvik att gå genom strängen om möjligt för att undvika skador på underliggande strukturer som nerv, kärl och senor.
Kontrakturer över grundfalangen som engagerar PIP leden kan i vissa fall göras med denna teknik men risken för skador på nerv och kärl är mycket högre och bör därför göras av någon med erfarenhet av tekniken. Resultaten blir ofta inte så bra i PIP leds kontrakturer som i MCP ledsnivå.
Vid svårare kontrakturer blir det ofta en huddefekt som spricker upp, denna bör läggas om och hållas ren till den har sekundärläkt. Flera fingar och båda händerna kan behandlas samtidigt.
Kollagenas (Xiapex)
Xiapex ett alternativ till nålfasciotomi. Kollagenas injiceras i strängen som sedan får verka i ett dygn innan ett återbesök då strängen kan brytas upp. Denna teknik behöver inte en lika tydlig sträng och kan då användas på patienter som annars skulle behöva en öppen operation. Xiapex tillverkas inte för tillfället.
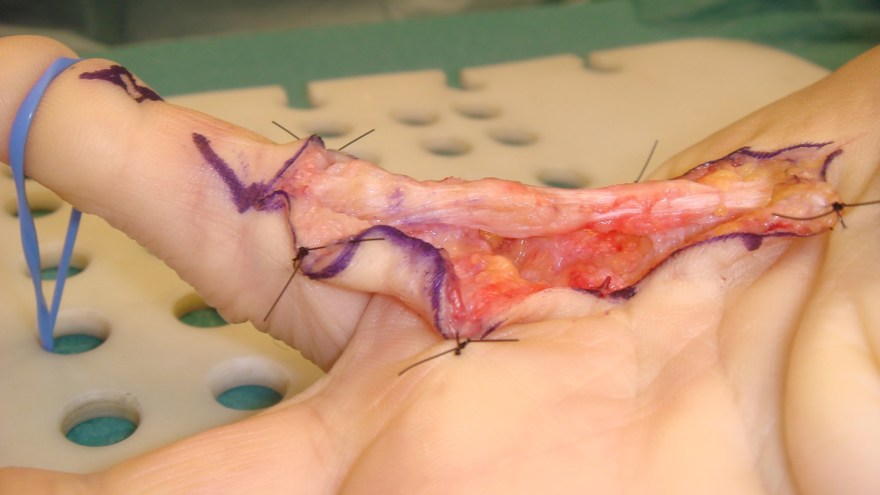
Öppen fasciektomi
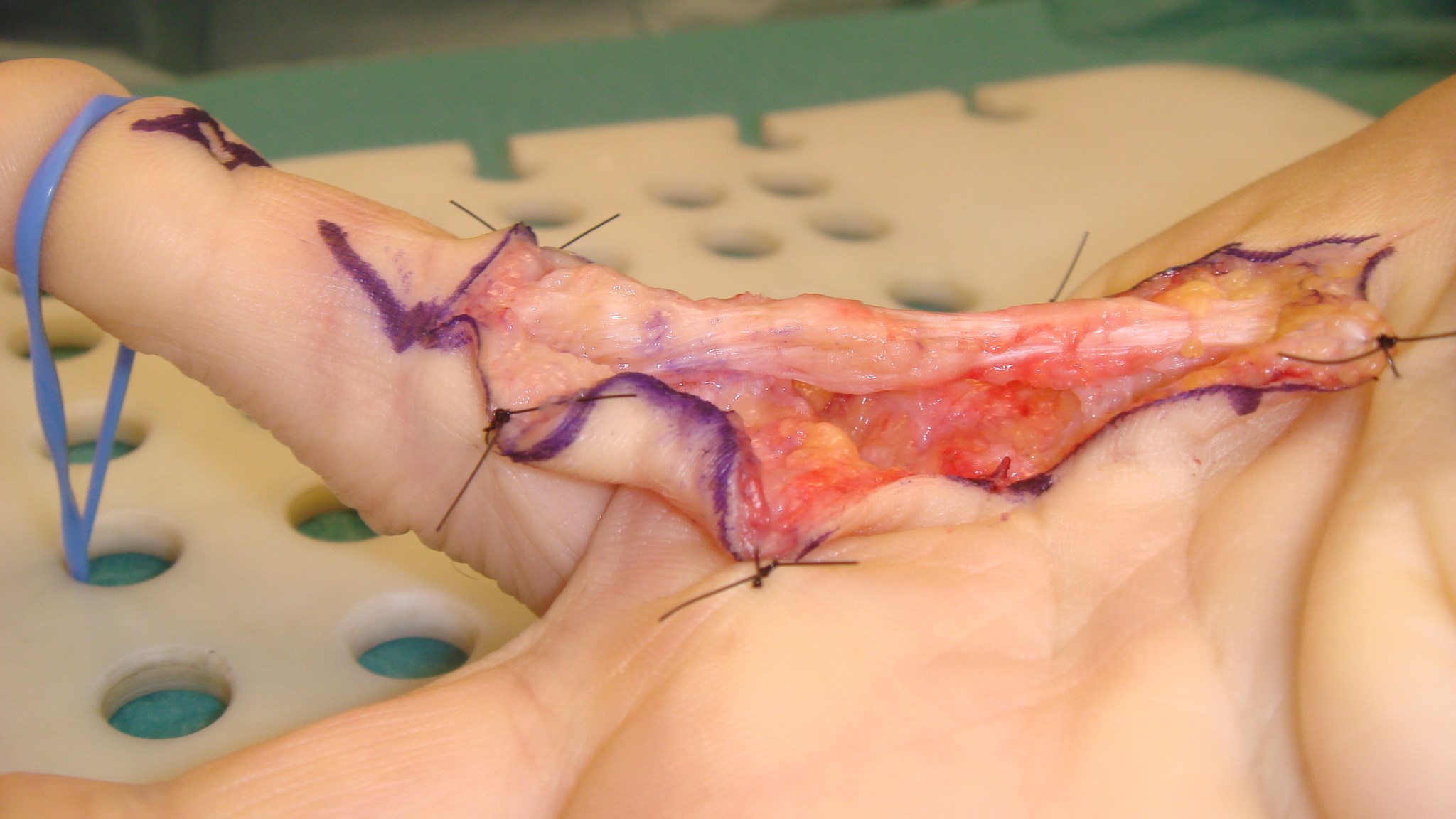
Fasciektomi för Dupuytrens är oftast en partiell aponeurosektomi. Man opererar bort all synlig sjuklig Dupuytren-vävnad, vilket kräver fin dissektionsteknik.
Risk för nervskada finns alltid, speciellt vid recidivoperationer, vilket patienten skall vara medveten om. Så länge kontrakturen håller sig till MCP-ledsnivå, medan PIP/DIP-lederna kan sträckas ut helt, skall man vänta med operation, tills man har en extensionsdefekt på ca 4-5 cm, uppmätt från bordsytan där handryggen ligger plant, till fingernageln. För tidig operation kan leda till ökad frekvens av recidiv.
Vid kontraktur i PIP-leden bör dock operation komma tillstånd snabbare, i syfte att förhindra att kontrakturen blir så manifest att den inte kan korrigeras. Generellt sett föreligger operationsindikation vid >60 gr extensionsdefekt i MCP-ledsnivå och redan vid ca 30gr i PIP-ledsnivå.
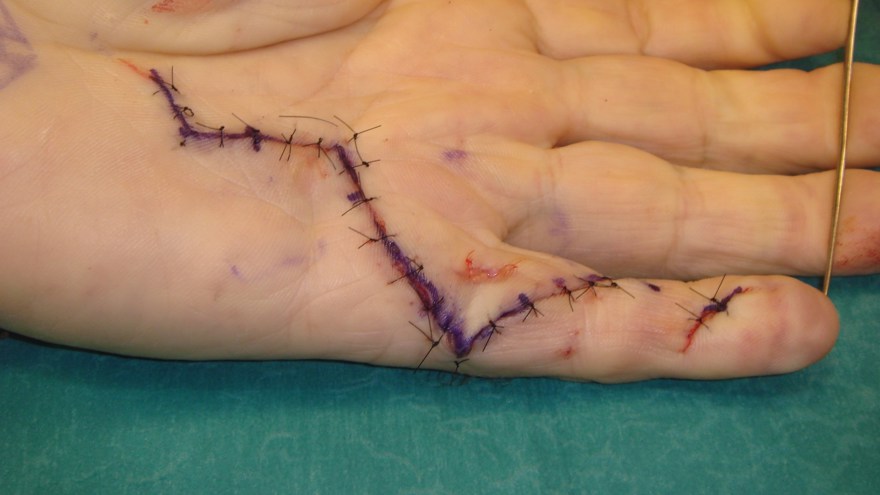
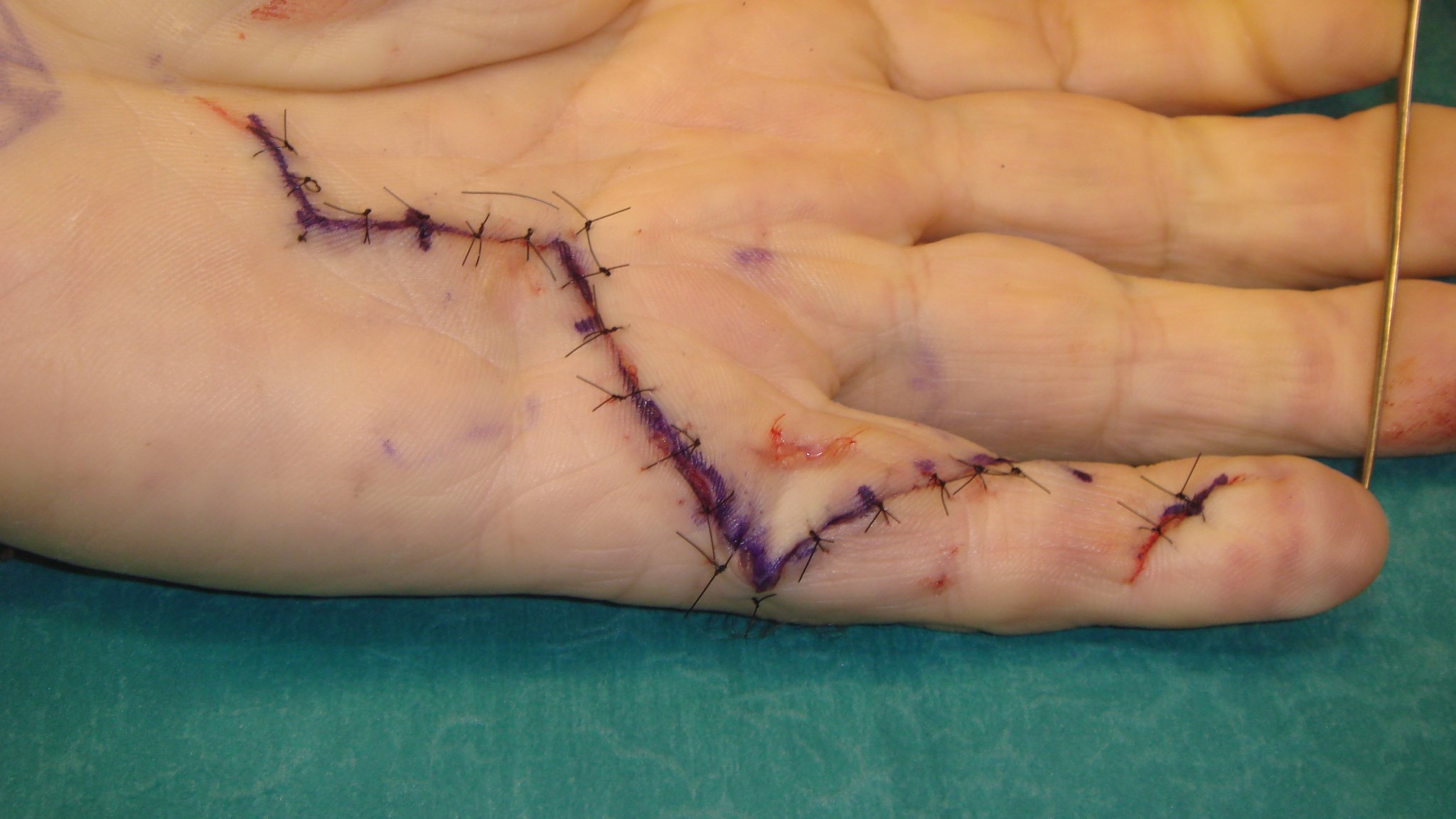
Operationssnittet läggs oftast zick-zackformat (får ej gå rakt över böjveck!) och det hela läker på 3 veckor men rörlighetsträning av fingret måste starta redan efter 5-7 dagar. Patienten brukar ha en extensions-skena nattetid i ca 3 månader postop om det finns ett element av ledkontraktur som fjädrar tillbaka.
I regel skall patienten inte behöva vara sjukskriven i väntan på operation. Tillståndet är inte smärtsamt och försämras ej av fortsatt arbete.
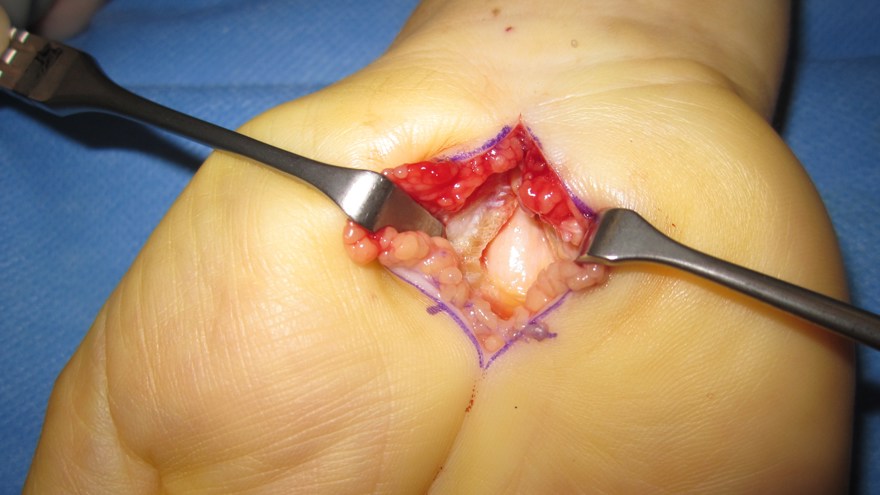
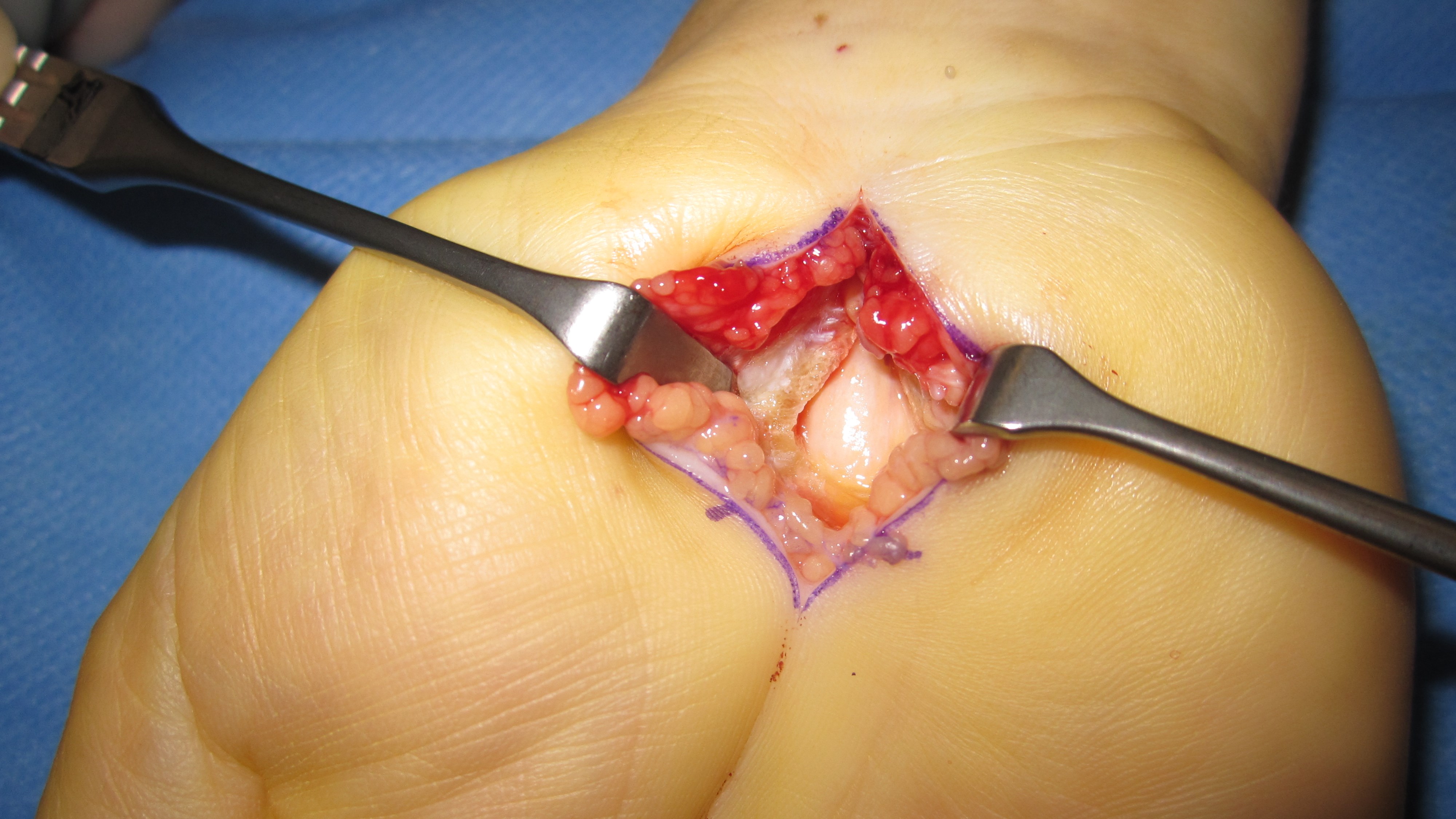
Tumörer (benigna)
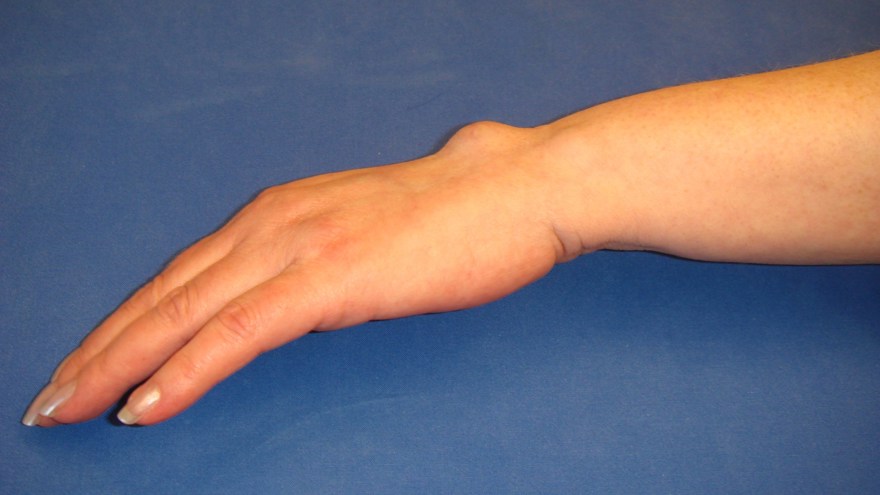
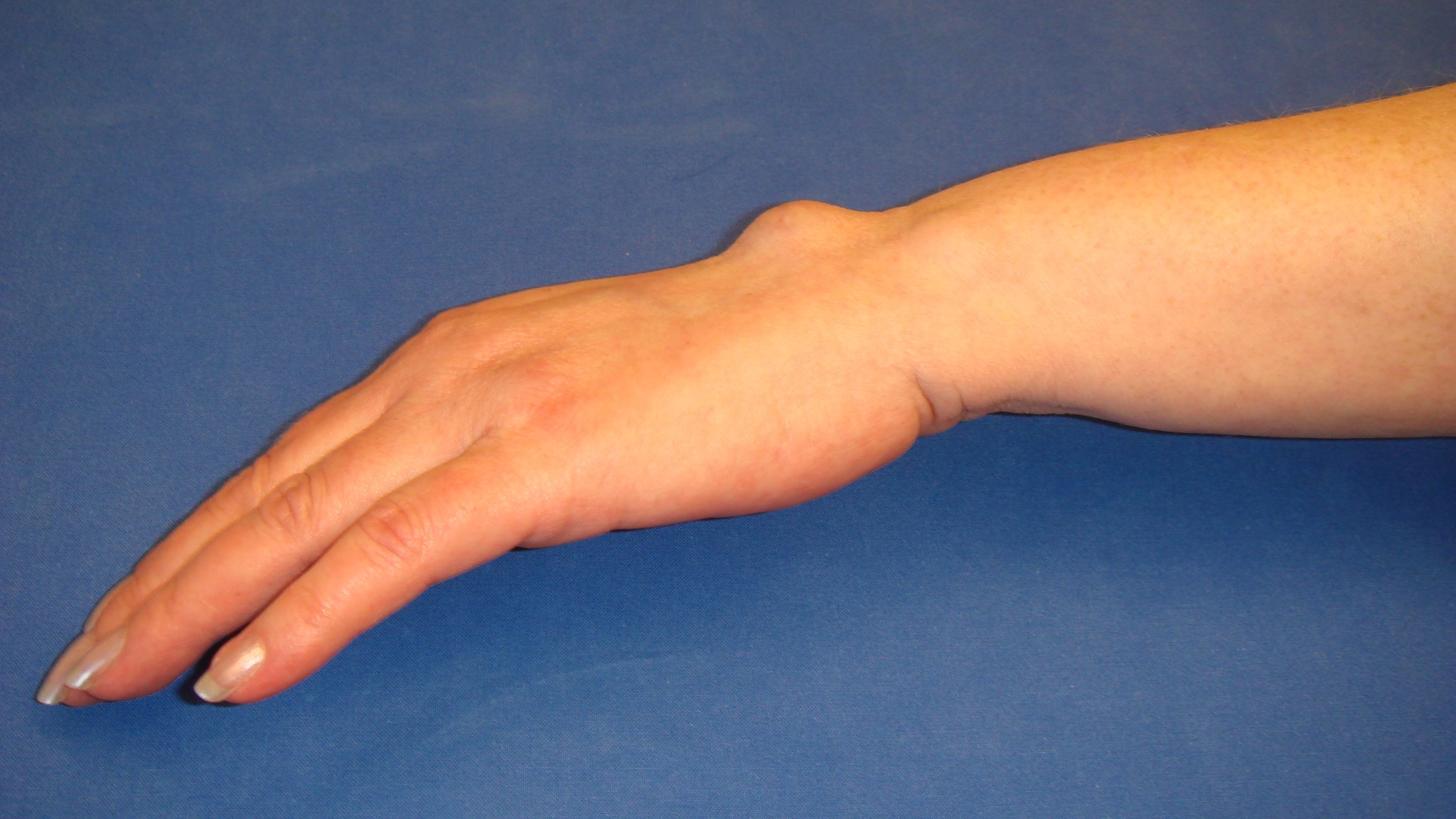
Ganglion
Av de godartade” knölarna” på handen är ganglion vanligast (60 %). Etiologin är osäker. De utgår från en ledkapsel, sena eller senskida och är vanligare hos kvinnor än män (3:1) (oftast hos yngre kvinnor).
2/3 sitter dorsalt på handleden (gangliet utgår här från leden mellan proximala polen av os scaphoideum och radius).
Näst vanligast är volart-radialt beläget ganglion, lokaliserat mellan flexor carpi radialis och abduktor pollicis longussenorna, precis intill radialisartären.
Senskideganglion utgående från flexorsenornas senskida, oftast på proximal falangnivå, är heller inte helt sällsynt. Dessa kan då ge upphov till triggerfinger.
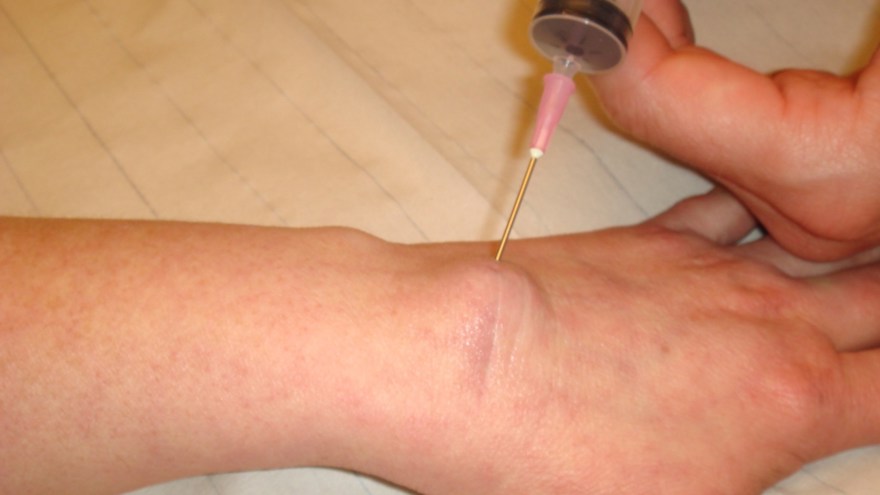
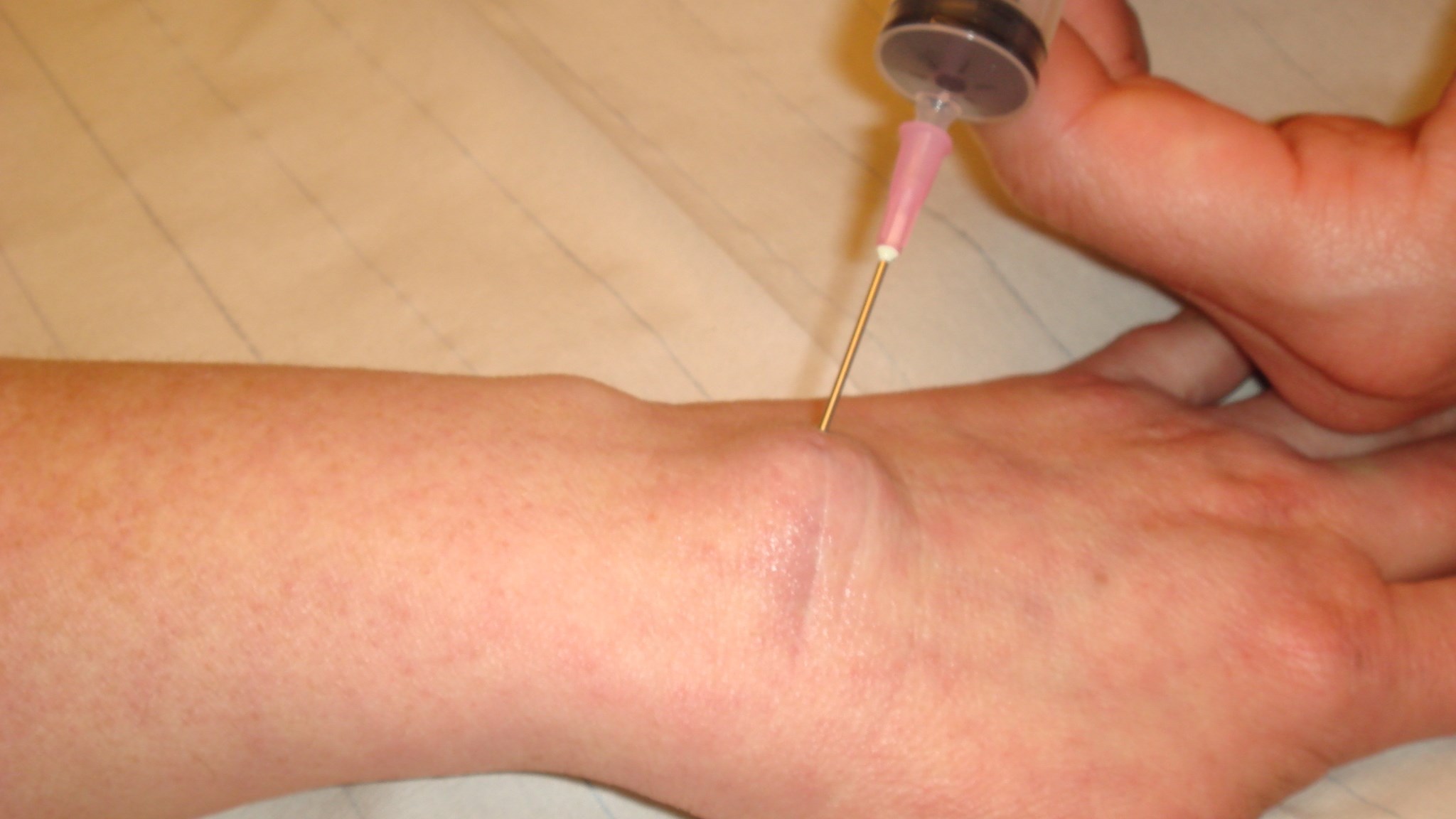
Vanligt är att ganglionet ”kommer och går” men om de kvarstår och ger smärta kan man pröva punktion/aspiration. Det kan vara svårt att suga ut vätskan, ffa. om gangliet ”stått” länge och fylls upp av mer trögflytande vätska (liknar hårgelé i konsistensen).
Det är också vanligt att gangliet recidiverar men den risken minskas om man sprutar in kortison och lägger ett tryckförband efter att man tömt gangliet. Även efter kirurgisk extirpation där ”rot och stjälk” avlägsnas är recidivrisken ca 10%.
Dorsala handledsganglion behandlas av ortopeder liksom oftast även senskideganglion. Övriga exempelvis de volara-radiella brukar handläggas på handkirurgisk klinik. Inte alla ganglion syns eller kan palperas. Vid oklara smärtor kan därför ultraljud och MR vara indicerat.
Symtom och status
Ganglion fluktuerar ofta i storlek och symtom och de kan vara smärtsamma och ömmande vid palpation, samt ge en rörelseinskränkning.
Behandling
Man bör alltid innan operation pröva punktion och kortisoninjektion, men recidivfrekvensen är då 30-50 %. Vid uttalade besvär rekommenderas operation, då det är viktigt att få med stjälken av gangliet. Även om handledsganglion excideras operativt är recidivfrekvensen ca 10 %.
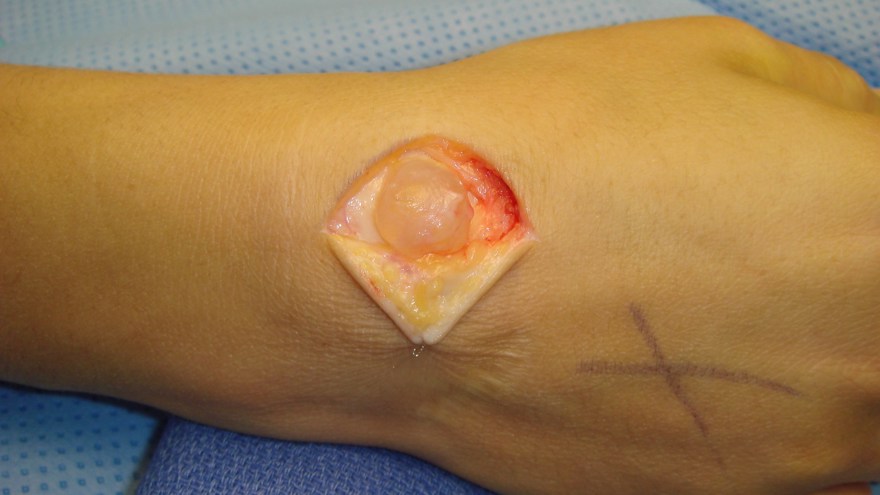
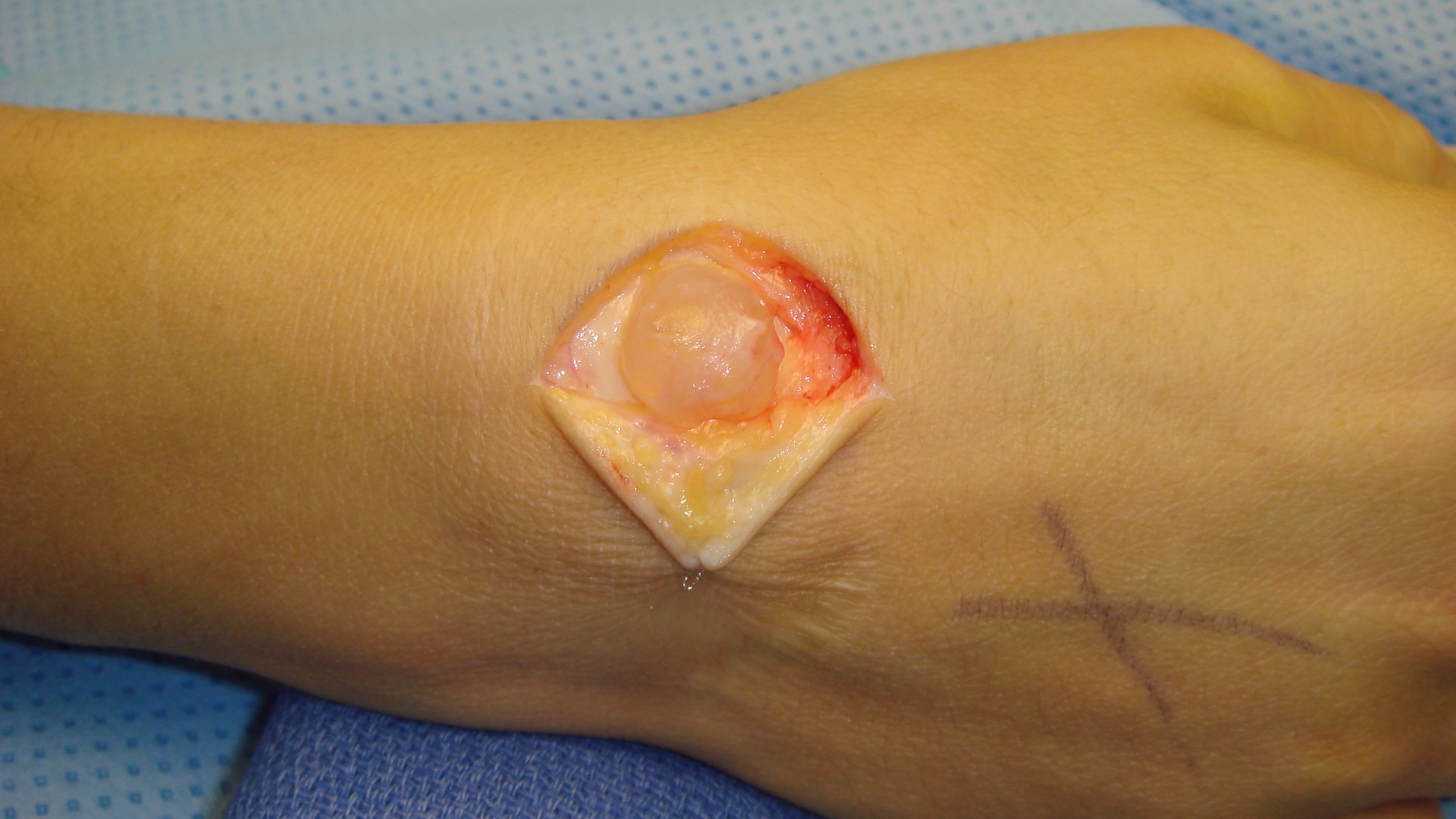
Mucoidcysta
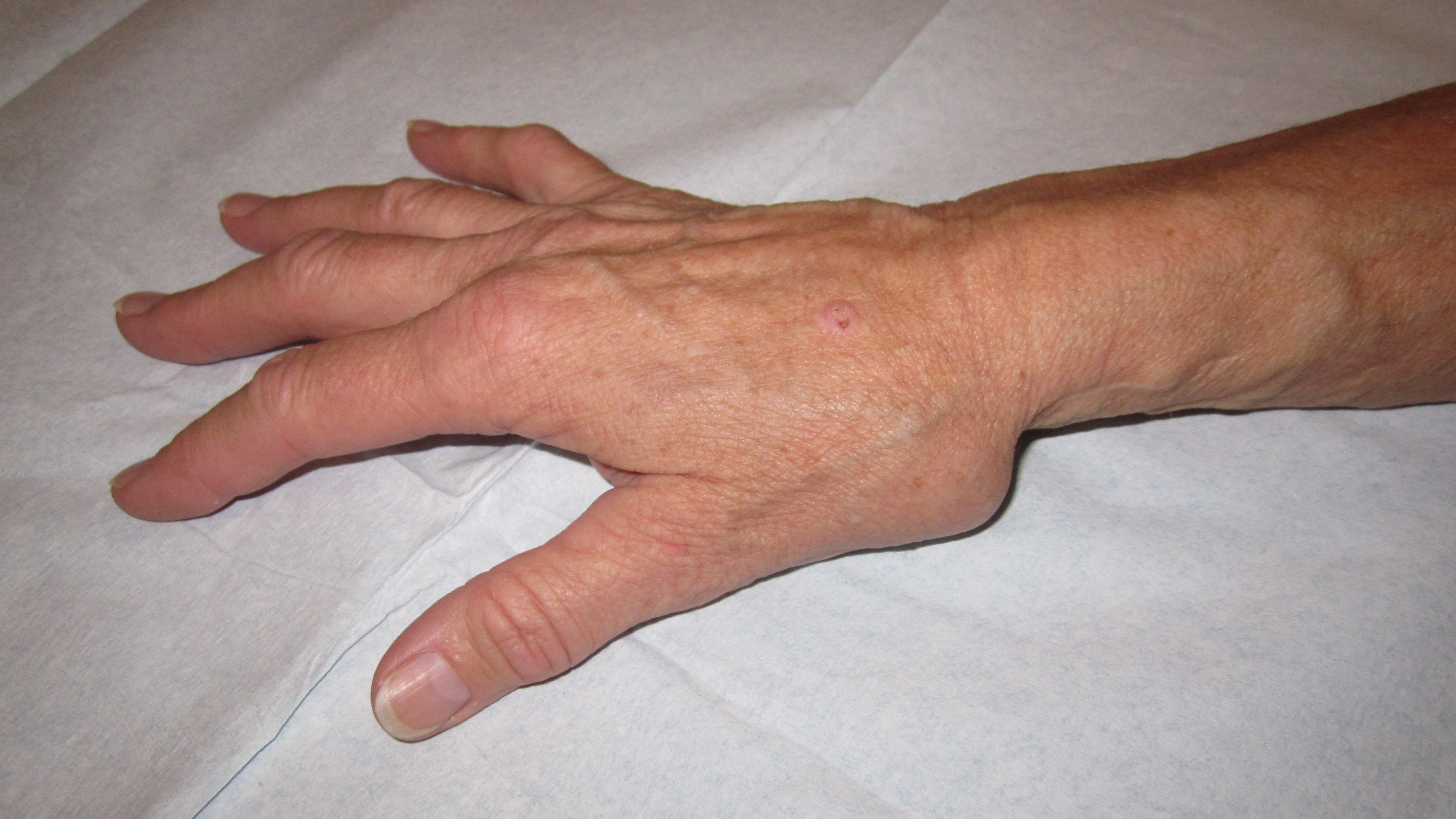
En slags ganglion från DIP-leden, på artrosbasis, som uppträder dorsalt-basalt på ytterfalangen. Ovanliggande hud kan ibland bli så tunn att man ser in i själva cystan. Ibland kan cystan dissekera sig subcutant fram till nagelbasen och ge upphov till en längsgående fåra i nageln.
Det är viktigt att noggrant informera patienten om att inte peta hål på cystan, p g a stor risk för utveckling av septisk artrit. Om möjligt bör operation undvikas, men vid mycket tunnväggiga cystor och om man haft en lokal ytlig infektion minst en gång, rekommenderar vi operation.
Vid operation avlägsnas cystan i sin helhet, man mejslar av eventuell dorsal osteofyt och inte sällan kan man behöva täcka uppkommen huddefekt med hjälp av hudtransplantat eller en liten lokal lambå.
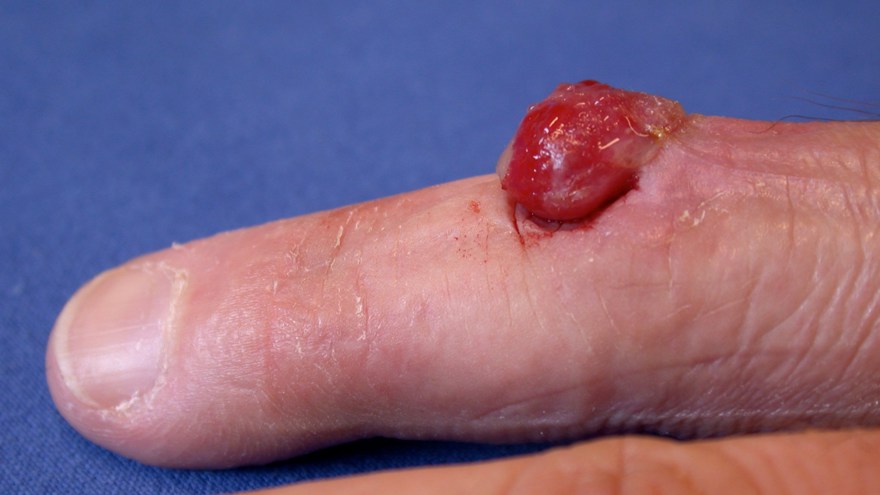
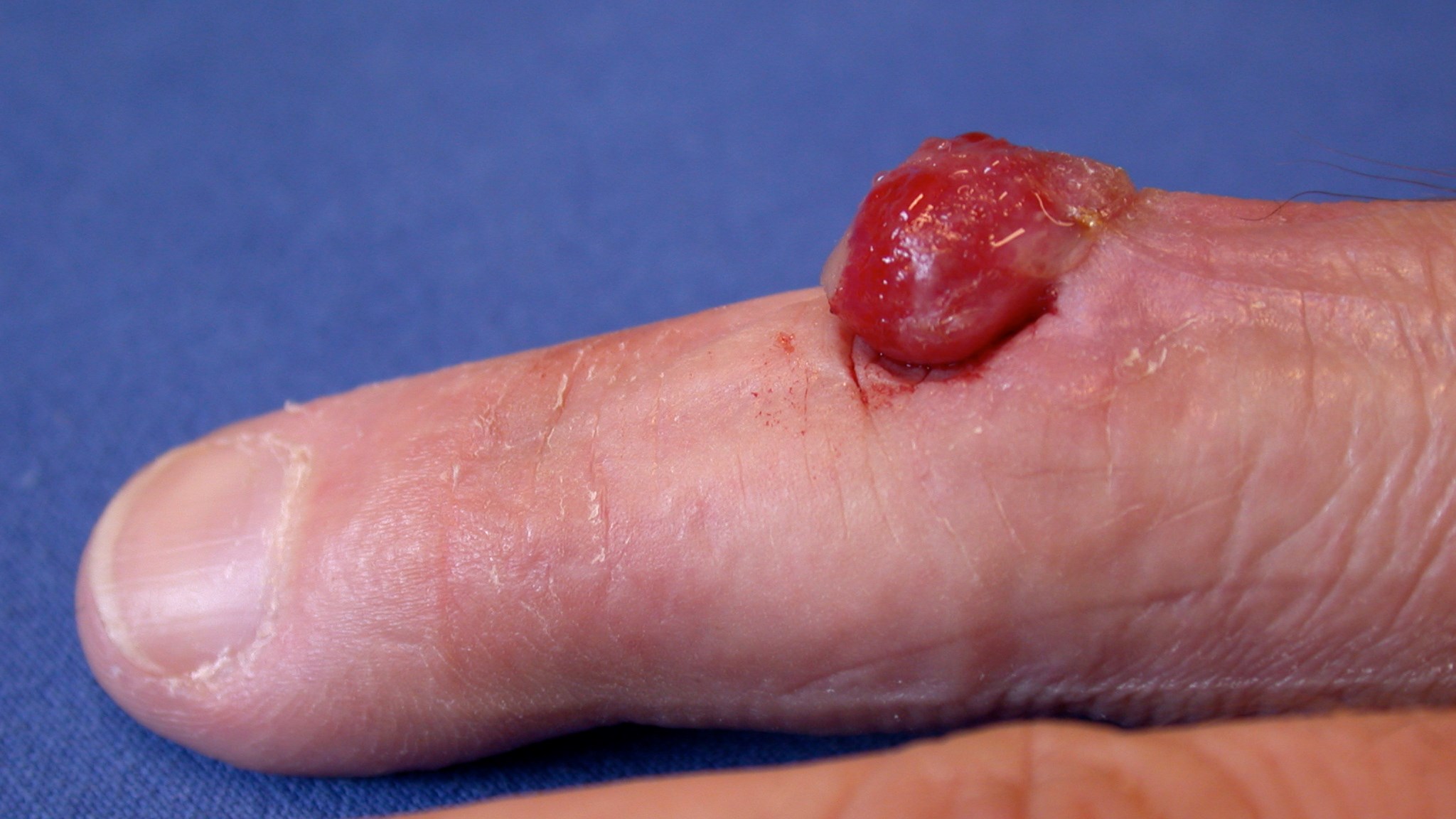
Pyogent graulom
Föregås oftast av en mindre sårskada och växer sedan till snabbt. Den har ett karakteristiskt utseende som en svampliknande utbuktning över huden med lättblödande yta. Mindre förändringar behandlas med lapisering med några dagars mellanrum medan större förändringar får avlägsnas med kniv.
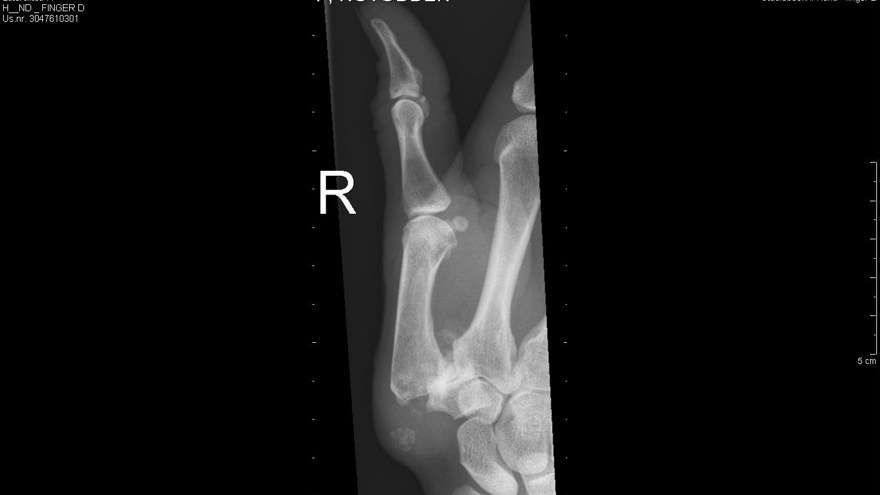
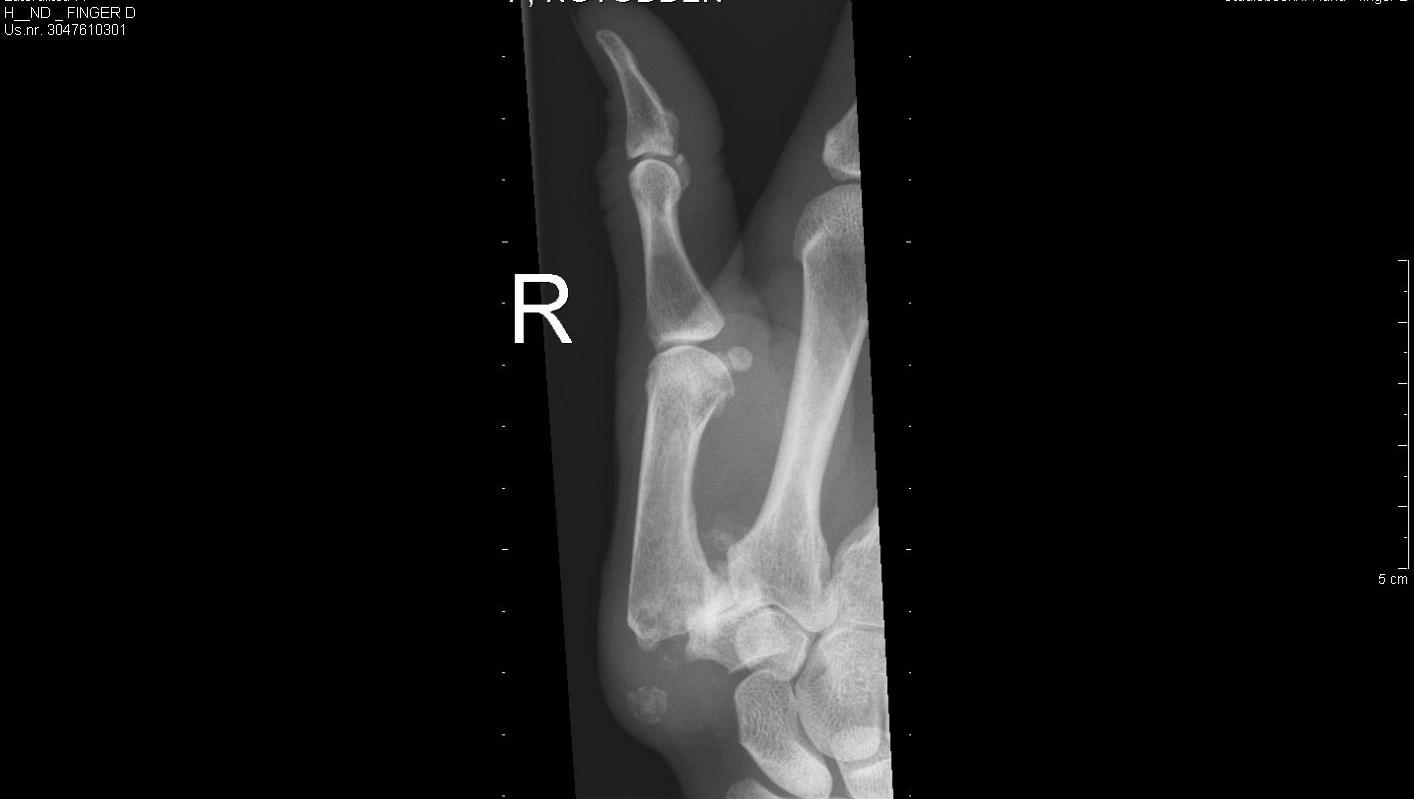
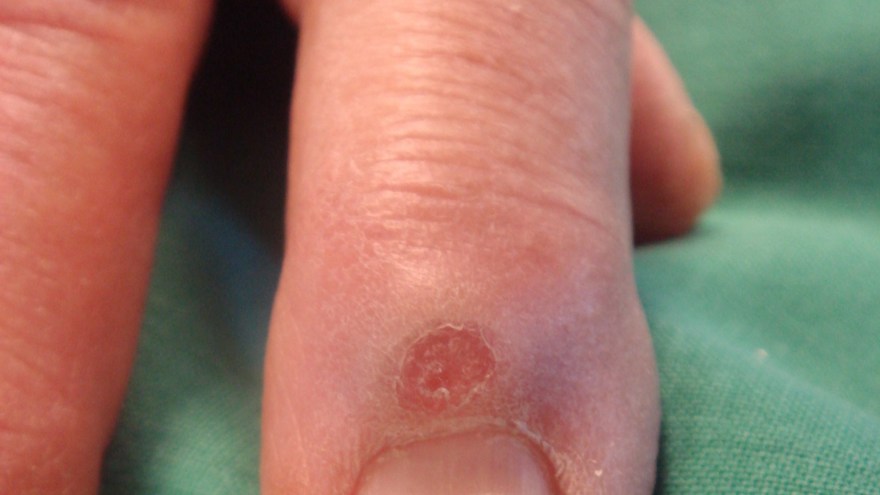
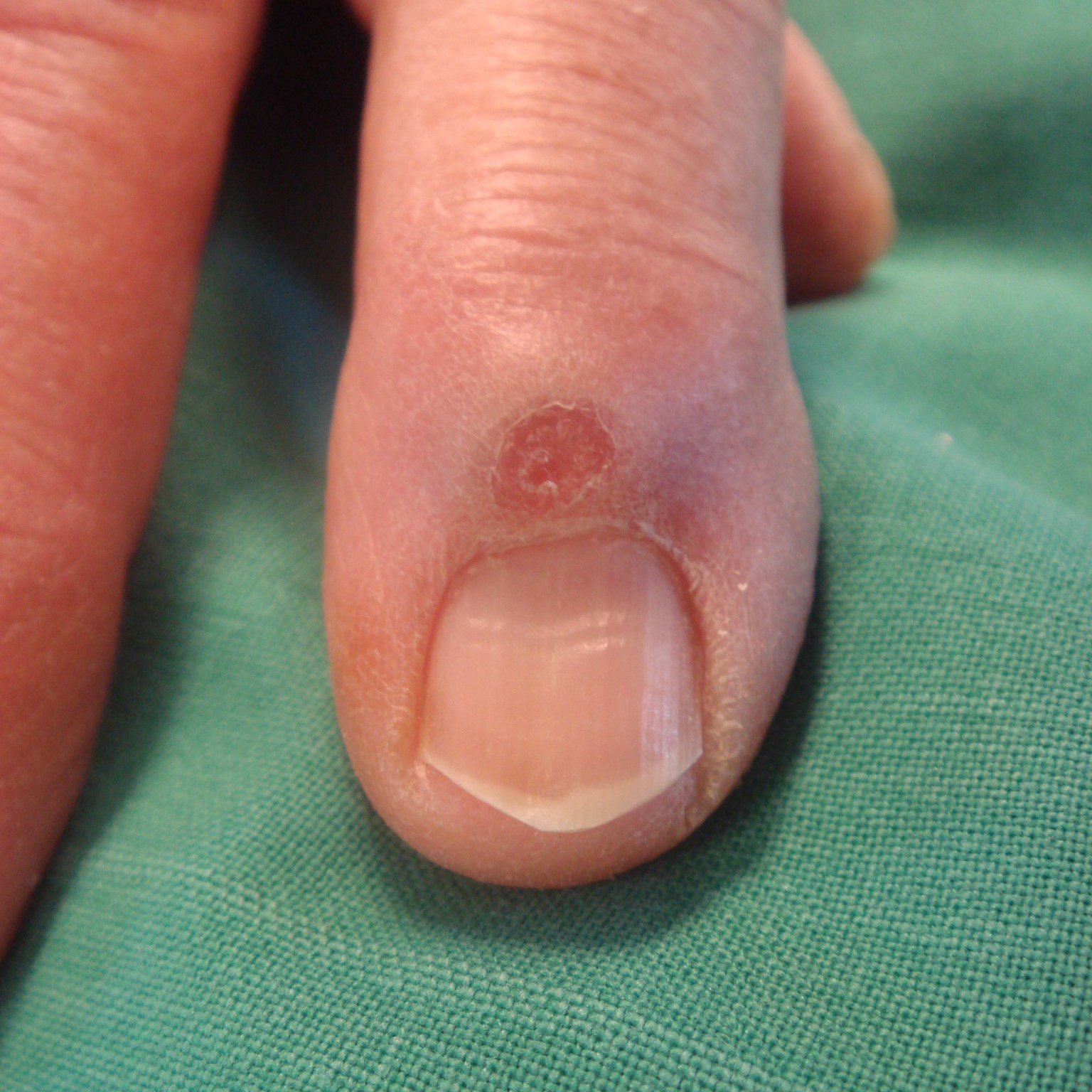
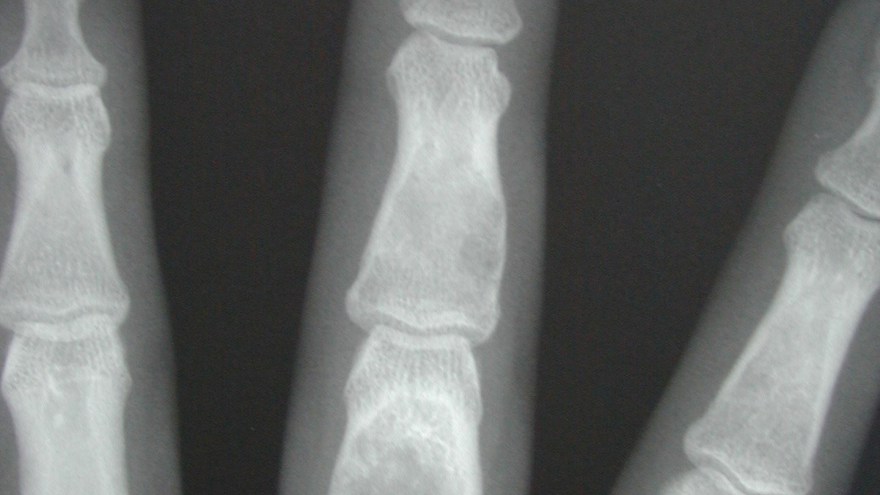
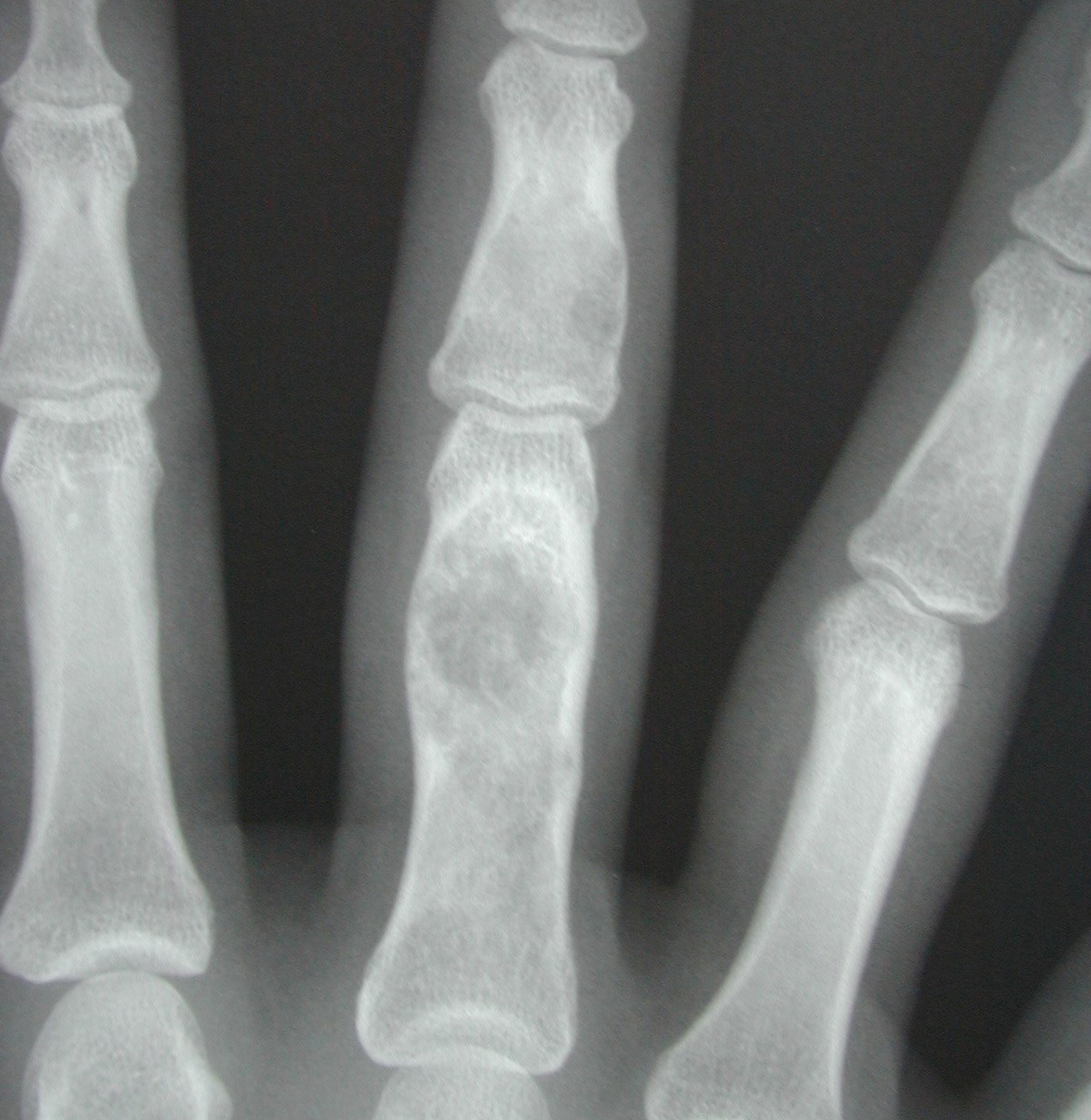
Enchondrom
Tumörer (maligna)
Maligna tumörer är ovanliga på handen, men:
Skivepitelcancer
Vanligast är skivepitelcancer som förekommer på dorsalsidan av handen eftersom de är relaterade till mängden solbestrålning av huden. För de lite större tumörerna som remitteras till handkirurgen är behandlingen extirpation med god marginal.
Basalcellscancer
Basalcellscancer ses ibland som en liten upphöjd ev. ulcerativ förändring. De är lokalt aggressiva men metastaserar sällan.
Maligna melanom
Maligna melanom förekommer överallt i handen, även under eller i anslutning till naglarna. Var misstänksam vid färgförändringar under naglar eller terapiresistenta paronychier. Tidig diagnos är helt avgörande eftersom de tidigt kan metastasera. Behandlingen beror på invasionsdjup men även vid liten tidigt upptäckt förändring kan amputation komma ifråga.